آمپیم ریه چیست ؟ علائم، تشخیص و راه درمان آن
آمپیم ریه عارضه ای است که تاثیر قابل توجهی بر فضای میانی بیرونی ترین لایه ریه ها و لایه ای که با دیواره قفسه سینه در تماس است (این فضا، فضای پلورال نامیده می شود) دارد. این فضا وجود دارد تا به ریه ها برای انبساط و انقباض کمک کند.
فضای پلورال به طور طبیعی دارای میزان اندکی مایع است. زمانی که مایع اضافی در فضای پلورال شروع به انباشته شدن کند، این مشکل رخ می دهد. انواع مختلف باکتری منجر به ایجاد مایع و چرک در فضای پلورال می شود.
در اغلب موارد ذات الریه نیز این مشکل را به وجود می آورد. این مقاله به همین موضوع پرداخته است و قصد دارد اطلاعاتی در مورد علائم، علل و عوامل ریسک این بیماری ارائه دهد و در نهایت نیز نگاهی به روش های درمان داشته باشد. با این مقاله همراه شوید و آن را تا انتها مطالعه کنید.
آمپیم ریه چیست؟
بیماری آمپیم ریه
Empyema وضعیتی است که تجمع مایع چرک در فضای پلورال در آن رخ می دهد. این فضا وجود دارد تا به گسترش و انقباض ریه ها کمک کند.
به طور طبیعی فضای پلور دارای میزان کمی مایع است. این عارضه زمانی رخ می دهد که تجمع مایع و چرک اضافی در فضای پلور آغاز می شود. سویه های مختلف باکتری باعث می شوند که مایعات و چرک در فضای پلور به وجود آید. اغلب ذات الریه باعث می شود که این وضعیت ایجاد شود.
تاریخچه این بیماری چیست؟
بقراط
شرح تشخیص و درمان آمپیم برای نخستین بار توسط بقراط انجام شد که به بیش از 2000 سال قبل باز می گردد. حدودا تا اوایل قرن 18 ثبت مطالب دیگری راجع به این بیماری ملاحظه نشده است. از آن زمان به بعد، درمان های دیگری برای این بیماری و درگیری ریه توصیف شده است که درناژ لوله باز و بسته، توراکوپلاستی و توراسنتز در این دسته قرار می گیرند.
علائم بیماری آمپیم ریه شامل چه مواردی است؟
علائم بیماری آمپیم ریه
ممکن است علائم این وضعیت موارد زیر را در بر بگیرد:
- درد قفسه سینه
- تب
- سرفه
- مشکلات تنفسی
- چرک در مخاط
- کاهش صداهای تنفسی
- وجود مایع در ریه ها
پیشرفت این بیماری در صورت عدم درمان ممکن است طی سه مرحله رخ دهد:
- مرحله یک: ساده (مرحله اگزوداتیو)
مرحله اول به عنوان مرحله ساده در نظر گرفته می شود. این اتفاق در هنگام تجمع مایعات اضافی در حفره پلور رخ می دهد. احتمال آلودگی این مایع وجود دارد و ممکن است دارای چرک باشد.
- مرحله دو: پیچیده (فیبرینوپورولنت)
در آمپیم پیچیده، ضخیم شدن مایع موجود در حفره پلور آغاز می شود.
- مرحله سه: فرانک (مرحله سازماندهی)
سرانجام مایع آلوده سبب می شود در لایه های داخلی حفره پلور، زخم به وجود آید که این امر زمینه ساز مشکلات تنفسی خواهد شد.
دلایل بیماری چه مواردی را در بر می گیرد؟
شایع ترین دلیل ابتلا به چنین وضعیتی، پنومونی است. افرادی که عمل جراحی توراکوتومی یا جراحی قفسه سینه انجام داده اند نیز با مبتلا شدن به باکتری ها ممکن است در معرض مبتلا شدن قرار بگیرند.
عوامل خطر ابتلا به آمپیم ریه چیست؟
مبتلا شدن به پنومونی را می توان بزرگ ترین عامل خطر ابتلا به این وضعیت در نظر گرفت. سایر عوامل خطر می تواند شامل موارد زیر شود:
- سن بالاتر از 70 سال
- جراحی قفسه سینه یا تروما
- بستری شدن در بیمارستان (اخیرا)
از لحاظ آماری، احتمال ابتلا به آمپیم ریه در افرادی که دارای شرایط زیر هستند، بیشتر است:
- بیماری قلبی
- دیابت
- سرطان (قبلی)
- بیماری ریوی
- اختلال انسداد مزمن ریوی
- مصرف داروی درون وریدی
تشخیص این بیماری چگونه امکان پذیر است؟
تشخیص بیماری آمپیم ریه
پرتونگاری قفسه سینه را می توان به عنوان اولین قدم برای تشخیص در نظر گرفت. در صورتی که بعد از اشعه ایکس، پزشک به وجود مایع اضافی در حفره پلور مشکوک باشد، در خواست می شود که سونوگرافی نیز انجام می شود. سونوگرافی ها در زمینه تشخیص مایعات حفره پلور حساسیت بیشتری دارند و بهتر هستند. سی تی اسکن نیز روشی مفید است که می تواند در تشخیص این وضعیت کمک کننده باشد.
برای پیگیری این بیماری نگران چگونگی پیدا کردن متخصص ریه نباشید، چرا که تیم دکتر با من آدرس سایت و مطب و همچنین سایر اطلاعات پزشکان متخصص ماهر در تمامی تخصص ها را جمع آوری کرده و در اختیار مراجعان به این سایت قرار داده است.
البته خدمات این سایت محدود به این مورد نمی شود، بلکه دکتر با من می تواند خدمات پزشکی مورد نیاز مراجعه کنندگان که شامل مشاوره پزشکی و محصولات پزشکی است را به آنها ارائه دهد.
در حقیقت این مجموعه برقراری ارتباط بین پزشکان و مراجعه کنندگان را ساده تر می کند. این مجموعه خدمات پزشکی را در اختیار متقاضیان قرار می دهد و مواردی را در مورد مشخصات و چگونگی دسترسی به هر کدام از پزشکان مطرح می کند.
درمان آمپیم ریه چگونه ممکن خواهد بود؟
درمان این عارضه می تواند از طریق راهکارهای زیر اجرا شود که هر کدام را به تفصیل شرح داده ایم.
آنتی بیوتیک
معمولا تجویز آنتی بیوتیک ها به عنوان اولین خط درمان برای موارد ساده این بیماری توسط پزشکان انجام می شود. به دلیل این که سویه های مختلف باکتری ها چنین وضعیتی را به وجود می آورند، بسیار مهم است که آنتی بیوتیک مناسب پیدا شود. به طور معمول 2 تا 6 هفته زمان نیاز است تا درمان آنتی بیوتیکی حاصل شود.
درناژ
تخلیه مایعات ضروری است تا از پیشرفت مرحله ساده به پیچیده جلوگیری شود. همچنین این اقدام کمک می کند تا شرایط کنترل شود. انجام توراکوستومی توسط پزشک و بهترین دکتر متخصص ریه برای تخلیه مایعات صورت می گیرد که قرار دادن یک لوله تحت سونوگرافی در حفره قفسه سینه و خروج مایع از فضای پلور را در بر می گیرد.
عمل جراحی
ممکن است در موارد پیشرفته آمپیم ریه، جراحی به عنوان بهترین گزینه درمانی در نظر گرفته شود. مطالعه ای نشان داده که نتیجه نوعی جراحی به نام دکورتیکاسیون در مقایسه با درناژ در افراد مبتلا به نوع پیشرفته آن بهتر و مطلوب تر بوده است.
دکورتیکاسیون، خارج کردن چرک و بافت فیبروز فضای پلور را شامل می شود که به انبساط ریه ها به طور مناسب کمک خواهد کرد.
دو نوع جراحی وجود دارد. در اکثر موارد، انجام توراکوتومی به کمک ویدئو توسط جراح صورت می گیرد. تهاجم و درد این روش کمتر بوده و مدت زمان بهبودی آن نسبت به توراکوتومی باز کوتاه تر است.
معیارهای خاصی وجود ندارد که در مورد ضرورت عمل جراحی برای این بیماری تصمیم گیری شود. مطالعه ای نشان داده نتیجه جراحی افرادی که مدت زمان بروز علائم آنها کمتر از 4 هفته است، در مقایسه با افرادی که علائم آنها بیشتر از 4 هفته بود، بهتر بوده است.
درمان با فیبرینولیتیک
همچنین ممکن است توصیه پزشک، استفاده از داروهای فیبرینولیتیک باشد. این شیوه درمانی کمک می کند مایع پلور تخلیه شود و ممکن است پزشکان از آن استفاده کنند تا با توراکوستومی ترکیب شوند.
نتیجه مطالعه ای نشان داده است که هر دو روش تاثیرگذار هستند.
شما می توانید در سایت دکتر با من مجموعه ای از اطلاعات بهترین متخصصان و پزشکان را که در کنار هم جمع آوری شده اند، ملاحظه کنید. به این ترتیب از موقعیت مکانی، شماره تلفن تماس، آدرس دقیق، مشخصات، نحوه دسترسی و موارد دیگر مرتبط با هر پزشک آگاه می شوید و با در نظر گرفتن این موارد انتخاب خود را می کنید.
عوارض نادر این عارضه شامل چه مواردی است؟
عوارض احتمالی این عارضه شامل موارد زیر است:
- فیبروز: زمانی ایجاد می شود که بافت آسیب دیده ریه، مشکلات تنفسی را به وجود می آورد و تاثیر قابل توجهی بر کیفیت زندگی فرد خواهد داشت. در صورت ادامه دار بودن مشکلات تنفسی 6 ماه بعد از عفونت، ممکن است جراحی دکورتیکیشن موجب بهبودی علائم شود.
- Necessitatis آمپیم که شامل گسترش عفونت به دیواره قفسه سینه و بافت های نرم پیرامون می شود. این موردی نادر است و نیاز به توجه فوری پزشک دارد.
کلام آخر
در این مقاله درباره بیماری آمپیم اطالاعاتی را در اختیار شما قرار دادیم. مخاطبان این مقاله می توانند افرادی باشند که در جستجوی سایت دکتر متخصص ریه و دکتر متخصص ریه در تهران و سایر شهرها هستند.
به چنین افرادی توصیه می شود که به وب سایت دکتر با من مراجعه کنند و به بررسی پزشکان معرفی شده در این مجموعه بپردازند.
بیماری سیاتالژی یا درد سیاتیک چیست و چه علائمی دارد؟
امروزه یکی از بیماری های رایج بین افراد، بیماری سیاتالژی یا همان سیاتیک است که به دلیل فشار کاری یا عصبی زیاد به وجود می آید. درد سیاتیک (Sciatica) به بیماری می گویند که در قسمت انتهای کمر به طرف پهلوها و باسن و پایینتر از آن به سمت پاهای انسان انتقال و پخش می شود. به صورت کلی این درد به یک طرف بدن انتقال پیدا می کند و شخص این حس را معمولا در دو طرف بدن خود ندارد.
علت اصلی این درد، فتق دیسک کمر و یا زائدههای استخوانی است که بر روی ستون فقرات فشار وارد می کند و در نهایت درد به رشته های عصبی دیگر بدن از جمله پاها منتقل می شود. در واقع بیماری سیاتیک موجب درد زیاد و احساس بی حسی در پاها می شود.
بیماری سیاتیک چیست؟
زمانی که عصب سیاتیک در بدن آسیب می بیند، شخص احساس درد در ناحیه ی کمر و پاهای خود حس می کند که منشا آن در انتهای کمر و ستون فقرات قرار دارد. در واقع عصب سیاتیک بزرگترین و طولانی ترین رشته ی عصبی است و شامل 5 ریشه عصبی است که دو مورد از ناحیه کمر به نام ستون فقرات کمری و سه مورد از قسمت انتهایی ستون فقرات به نام استخوان خاجی را شامل می شود.
ادغام این ریشه های عصبی در نهایت به یک عصب سیاتیک راست و چپ منجر می شود. در هر طرف از بدن شما، یک عصب سیاتیک وجود دارد که از باسن و پایین ساق پا گذشته است و دقیقاً به زیر زانو منتهی می شود. سپس عصب سیاتیک به سایر اعصاب انتشار پیدا می کند که در آخر به سمت پایین پا و انگشتان ختم می شود.
پس چنانچه دردی را به این شکل حس کردید که از باسن به سمت پاها منتقل می شود که بعضا شدید و یا خفیف است، آن درد سیاتیک نام دارد.
درد سیاتیک چه علتی دارد؟
- تق دیسک: شایع ترین علت دیسک است که فشار زیادی به عصب وارد می کند و در نتیجه شما این درد شدید را حس خواهید کرد. در واقع حدود 1 تا 5 درصد تمام افراد، تق دیسک را تجربه می کنند. در اصل، دیسکها بالشتکهای بین هر مهره ستون فقرات هستند. فشار از سوی مهرههای کمر میتواند موجب مرکز ژل مانند دیسک در دیواره خارجی آن (فتق) شود. وقتی فتق دیسک برای مهرههای کمر اتفاق میافتد، میتواند عصب سیاتیک را فشار دهد.
- بیماری دژنراتیو دیسک: یک نوع ساییدگی نرمال دیسکهای بین مهرههای بدن در ستون فقرات می باشد. در واقع ساییده شدن دیسکها موجب باریک تر شدن مجرای عصب شخص می شود و قد آنها نیز بسیار کوتاه می شود. تنگی نخاع باعث می شود که ریشههای عصب سیاتیک، زمان ترک ستون فقرات، بسیار چسبیده بهم شوند.
- تنگی نخاع: زمانی که کانال نخاع به صورت غیر طبیعی تنگ می شود.این تنگ شدن فضای نرمال میان نخاع و عصب را از بین می برد.
- اسپوندیلولیستزیس: زمانی که لغزش توسط یک مهره صورت می گیرد، موجب خواهد شد که دهانهای که عصب از آن بیرون می آید؛ بسیار تنگ شود. استخوان نخاعی گسترش این توانایی را دارد که عصب سیاتیک را تحت فشار قرار دهد.
- آرتروز: خارهای استخوان در بدن انسان این توانایی را دارند که با افزایش سن خارهای ایجاد شده، اعصاب کمر را تحت فشار قرار دهند.
- سندروم پیریفورمیس: عضله پیریفورمیس، یک عضله کوچک در باسن انسان است و چنانچه در اثر فشار و یا هر عامل دیگری سفت شود، این سندروم به وجود خواهد آمد. این بیماری توانایی تحریک عصب سیاتیک را دارد. در واقع بیماری سندرم پیریفورمیس در اثر اختلال در عملکرد عصب ایجاد می شود و احساس درد و فشار زیادی را به انسان وارد می کند.
- سندرم یا نشانگان دم اسب: یک بیماری بسیار مهم است که تاثیر مستقیم بر روی قسمت پایینی نخاع انسان به نام cauda equina، دارد در واقع این سندرم علائمی چون درد در قسمت انتهای پا، بی حسی در اطراف مقعد و از دست دادن کنترل روده و ادرار را در شخص به همراه دارد.
- تومورهایی در کانال نخاعی شخص موجب سیاتیک و در شدید در پا و کمر او می شود.
علائم بیماری سیاتیک چیست؟
علائم بیماری سیاتیک
علاوه بر موارد بالا که به نشانه های بیماری سیاتیک به صورت مستقیم اشاره کرده ایم، این بیماری نشانه های دیگری دارد که در زیر به آن می پردازیم. در نتیجه چنانچه شما این علائم را مشاهده کردید بهتر است هر چه سریع تر به متخصص و فوق تخصصی دیسک کمر و گردن، متخصص ارتوپدی و جراح ارتوپد خوب در سایت دکتر با من مراجعه کنید.
- احساس درد و فشار که بیشتر در قسمت های کمر، باسن و پایین پا ایجاد می شود.
- بی حس شدن پاها و ضعف زیاد در ناحیه کمر
- درد سیاتیک اصولا زمانی که شما تحرک دارید بسیار بیشتر می شود.
- احساس سوزن سوزن شدن در پاهای شخص
- عدم کنترل ادرار در شخص
چگونگی تشخیص بیماری سیاتیک در شخص
تشخیص بیماری سیاتیک
1.معاینه ی فیزیکی شخص توسط پزشک ارتوپد، بسیار مهم است. در واقع پزشک در ابتدا از شما می خواهد که راه بروید و بر اساس آن، می تواند بسنجد که آیا مشکلی در ستون فقرات خود و یا راه رفتن دارید یا خیر. در حالتی دیگر نیز دکتر متخصص ارتوپد از شما می خواهد که روی انگشتان پای خود نیز راه بروید و به همین شکل انواع تست های مختلف را از شما می گیرد.
در واقع پزشک ارتوپد توجه می کند که شما در کدام قسمت بدن خود احساس درد می کنید و دیگر بعد از آن قادر به راه رفتن نیستید. پس حتما به نکاتی که پزشک به شما می گوید توجه کنید.
موارد زیر نیز ممکن است توسط پزشک برای شما تجویز شود:
- رادیولوژی
- تصویربرداری توسط اشعه ایکس که به صورت اختصاصی نخاع را بررسی می کند در واقع برای بررسی شکستگی ستون فقرات، مشکلات دیسک، عفونت، تومور و خار استخوان به کار می رود.
- انجام ام آر آی یا توموگرافی کامپیوتری (CT) برای دیدن تصاویر دقیق از استخوان و بافتهای نرم پشت است. MRI میتواند فشار بر روی عصب، فتق دیسک و هر بیماری آرتریتی را بسنجد. در واقع متخصص دیسک و ستون فقرات اصولا برای تشخیص سیاتیک ام آر آی را تجویز می کنند.
- نوار عصب و عضله
روش های درمانی بیماری سیاتیک
روش های درمانی بیماری سیاتیک
هدف از درمان شخص در واقع کاهش درد و بالا رفتن تحرک فرد بیمار است که بسته به علت آن، نوع درمان کاملا متفاوت است. اما بهتر است در ابتدای تشخیص اولیه و زودهنگام خود را خیلی نگران نکنید چرا که ممکن است حتی با تمرین های ساده بهبودی حاصل شود.
درمان های دارویی:
- مصرف داروهای ضد التهاب غیر استروئید
این دسته از داروها جهت کاهش التهاب و درد برای فرد تجویز می شود و بایستی توسط پزشک تجویز شود این داروها، شامل آسپرین، ایبوپروفن و ناپروکسن است. در واقع می توان گفت که هنگام مصرف آسپرین و یا هر کدام از داروهای بالا بهتر است که دقت زیادی داشته باشید. چرا که مصرف بی رویه می تواند موجب التهاب شدید تر شود.
- مصرف داروهای شل کننده ی عضلات
این داروها موجب رفع اسپام و گرفتگی عضلات می شود مانند قرص متوکاربامول که البته بهتر است بدون دستور پزشک مصرف نشود. اما به هر حال در زمان اورژانسی می توانید این دارو را از داروخانه بدون داشتن نسخه خریداری کنید. از جمله داروهای دیگر که در درمان و تسکین درد سیاتیک تجویز می شود.گاباپنتین و پرگابالین است.
- تزریق داروی کورتیکواستروئید
تزریق کورتیکواستروئید در کمر شخصی که مبتلا به بیماری سیاتیک است، نیز نوعی درمان محسوب می شود. در واقع این دارو برای درمان التهاب در ریشه های عصبی کمر بیمار است که این تزریق موجب کم شدن درد حداقل به مدت سه ماه است. احتمال دارد که در هنگام تزریق کمی احساس درد و سوزش کنید چرا که قبل از آن پزشک ارتوپد مربوطه محل تزریق را به صورت موضعی بی حس خواهد کرد.
- فیزیوتراپی
یکی دیگر از روش های درمان سیاتیک مراجعه به فیزیوتراپی است چرا که او با دادن ورزش های کششی و هوازی موجب خواهد شد تا درد شما کمتر شود. در واقع یک سری تمرین های کششی عوارض سیاتیک را نیز کاهش می دهد. علاوه بر این بعضی اوقات، پزشکان انجام حرکت های ورزشی در آب را توصیه می کنند.
- عمل های جراحی
گاهی اوقات نیز پزشک با توجه به علائم شخص، جراحی را به او توصیه می کند تا هرچه سریعتر خوب شود. البته اینکه دقیقا شما چه نوع جراحی را انجام دهید، بستگی به سرعت بیماری و نوع آن دارد. به همین جهت آرامش خود را حفظ کنید و با خیال راحت به پزشک متخصص ارتوپد مراجعه کنید و نظر او را جویا شوید.
درمان های خانگی سیاتیک
شما می توانید یکسری تمرین های ورزشی را در منزل خود انجام دهید که این عامل نیز موجب بهبودی سریعتر شما خواهد شد. موارد زیر روش هایی است که شما با انجام دادن آن در منزل خود می توانید به بهبود بیماری سیاتیک سرعت ببخشید.
- استفاده از کمپرس سرد یا گرم
شما می توانید با گذاشتن قالب های یخ در حوله ی خود و قرار دادن در محل درد، به تسکین آن بسیار کمک کنید. در نتیجه این موضوع باعث خواهد شد تا شما کمی آرام شوید. سپس بعد از چند روز، دوباره کمپرس گرم را جایگزین آن کنید.
- استفاده از دمنوش های آرام بخش و ضد درد
یکسری از دمنوش ها مانند، رزماری و گل گاوزبان به کمتر کردن درد کمک می کنند و حس خوبی را در بدن شما ایجاد می کنند. البته لازم به ذکر است که استفاده خودسرانه از دمنوش احتمال دارد که به بدن شما آسیب برساند و در نتیجه اختلال دارویی حاصل شود.
- انجام ورزش های منظم و روزانه
زمانی که شما به بیماری سیاتیک دچار می شوید پزشک متخصص ارتوپد همواره ورزش هایی را تجویز میکند که ملایم بوده و ضرری به بدن شما نمی رساند.
فرد مبتلا به بیماری سیاتیک بایستی که از انجام ورزشی های سخت و سنگین جلوگیری کند، چرا که ممکن است به صورت ناخودآگاه فشار بالایی بر ستون فقرات خود وارد سازد.
در آخر پیشنهاد ما به شما این است که در مرحله ی اول و در زمان متوجه شدن بیماری خود، به پزشک متخصص ارتوپد مراجعه و بیماری خود را کنترل کنید تا ناچار نشوید به سراغ عمل جراحی بروید. برای این کار می توانید از بهترین دکتر ارتوپد و سیاتیک در سایت دکتر با من نوبت اخذ کرده و سپس روند درمان را آغاز کنید.
آرتریت ایدیوپاتیک نوجوانان چیست ؟
برخی بیماری ها مانند آرتریت ایدیوپاتیک نوجوانان در سنین خاصی ممکن است که ایجاد شوند. این بیماری نوعی التهاب در بافت همبند است که از پاسخ غیر طبیعی سیستم ایمنی بدن ایجاد می شود. دلایلی که باعث می شوند این بیماری در فرد ایجاد شود، متفاوت است. اما شما چه میزان از این بیماری اطلاع دارید؟ راه های درمان یا پیشگیری از این بیماری وجود دارد؟
برای کسب اطلاعات بیشتر درباره این بیماری و بررسی بیشتر آن، با این مقاله همراه شوید که درباره همین موضوعات اطلاعات مفیدی را در اختیار شما قرار خواهیم داد.
آرتریت ایدیوپاتیک نوجوانان چیست؟
یکی از شایع ترین نوع های این بیماری نوع جی آی ای است که عموما با درد در مفاصل شروع شده و باعث التهاب در دست ها و پاها می شود و معمولا زانوها، مچ پا، مچ دست یا آرنج ها را درگیر می کند. اما برخی اوقات ممکن است این بیماری جاهای دیگری از بدن را تحت تاثیر قرار دهد.
جی آی ای قبلا آرتریت روماتوئید نوجوانان (جی آر ای) نام داشت، اما به جی آی ای تغییر نام داد.
تاریخچه این بیماری
آگوستین یاکوب آندره یک پزشک 28 ساله ساکن فرانسه بود. این مرد اولین نفر به علائم و نشانه های این بیماری پی برد که امروزه ما این بیماری را به عنوان روماتوئید آرتریت می شناسیم.
علت های این بیماری
بیماری آرتریت ایدیوپاتیک نوجوانان جزو بیماری های خود ایمنی یا خود التهابی است. یعنی سیستم های دفاعی بدن که قرار است با انواع باکتری ها، ویروس ها و میکروب ها بجنگند، گیج می شوند و به بافت های بدن حمله می کنند و این باعث می شود بدن مواد شیمیایی را آزاد کند که به پوشش های بافت اطراف مفاصل حمله کنند و مایعی تولید شود که به مفاصل حالت نرم و بالشتکی می دهد.
این بافت های ملتهب ممکن است باعث مشکلاتی از قبیل درد شدید، قرمز شدن، حساس و متورم شدن شود و در برخی موارد طریقه حرکت آن مفصل ها را مختل کند. اما چرا کودکان و نوجوانان به این بیماری دچار می شوند؟
پزشکان نام این بیماری را ایدیوپاتیک گذاشتند به معنی ناشناخته، یعنی هنوز پزشکان نمی دانند چرا نوجوانان و کودکان همچین ژن خاصی را دارند که توسط ویروس ها یا باکتری های خارجی فعال می شوند.
در واقع پزشکان پس از آزمایشات فراوان هنوز مدرکی مبنی بر اینکه کمبود نوع خاص ویتامین یا انرژی باعث این بیماری شود را پیدا نکردند. حتی زیاد بودن یا خوردن نوعی غذا یا مدلی از سم ها که موجب فعال شدن این ژن ها شود را نیافتند.
علائم آرتریت ایدیوپاتیک نوجوانان چیست؟
علائم بیماری آرتریت ایدیوپاتیک نوجوانان
کودکان و نوجوانان مبتلا به این بیماری ممکن است در ابتدا یکی از علایم را داشته باشند و سپس به بقیه علایم دچار شوند. برخی از این علایم عبارتند از:
- درد گرفتن یا سفت شدن مفاصل (مخصوصا پس از بیدار شدن و عموما صبح ها و زمانی که مدت طولانی در یک حالت بدون حرکت باشند.)
- قرمز شدن، گرم یا حساس شدن مفاصل
- احساس خستگی و فرسودگی در مفاصل
- تار شدن دید چشم ها
- کهیر
- کم شدن یا از دست دادن اشتها
- تب های شدید
انواع این بیماری را بشناسید
شش نوع آرتریت ایدیوپاتیک نوجوانان در کودکان وجود دارد که در ادامه به تفصیل هر کدام می پردازیم.
الیگوآرتریت
بین یک تا چهار مفصل را درگیر می کند، معمولا هم مفاصل بزرگ مانند مچ پا، آرنج و زانو که شایع ترین نوع بین کودکان است.
پلی آرتریت
روی پنج یا چند مفصل اثر می گذارد و عموما در دو طرف بدن مثلا هر دو زانو یا هر دو مچ دست که می تواند هم مفاصل کوچک و هم مفاصل بزرگ باشد را درگیر می کند. حدود 25% از کودکان دچار این نوع هستند.
سیستمیک
کل بدن کودک را در برمی گیرد، مانند مفاصل، پوست و اندام های داخلی. همچنین با تب بسیار شدید که حداقل دو هفته طول می کشد، همراه است و حدود 10% از کودکان را در بر می گیرد.
آرتریت پسوریاتیک
علایم مفصلی و علایم پوستی مانند: پوست پوست شدن پشت گوش ها، روی پلک ها، آرنج ها، روی زانو یا روی ناف رخ می دهد. علایم پوستی ممکن است قبل یا بعد از علایم مفصلی رخ بدهد و یک یا چند مفصل در بربگیرد.
مرتبط با آنتزیت
نام دیگر این بیماری اسپوندیلوآرتریت است و در جایی که رباط ها، تاندون ها و ماهیچه ها به استخوان وصل می شوند (آنتزها)، تاثیر می گذارد. معمولا باسن، زانو ها و پاها را درگیر می کند، اما ممکن است انگشتان، آرنج، لگن و سینه را نیز درگیر کند و حتی روی کمر یا دستگاه گوارش نیز اثر گذارد و معمولا در پسران و در سنین 8 الی 15 سال رخ می دهد.
تمایز نیافته
نوع آخر را تمایز نیافته نام گذاری کرده اند، زیرا با هیچ مدل قبلی شباهت ندارد، ولی التهاب در یک یا چند مفصل وجود دارد که می تواند روزها یا ماه ها ادامه داشته باشد.
اثرات مخرب بر سلامتی
بیماری آرتریت ایدیوپاتیک نوجوانان عموما با التهاب و درد همراه است. اگر این التهاب ها و مشکلات کنترل نشوند، ممکن است مشکلات بیشتری را ایجاد کنند. به عنوان مثال:
- چشم ها: خشکی، قرمزی، اختلال در دید و حساسیت به نور که عموما با الیگوآرتریت شایع تر است.
- استخوان ها: استفاده از دارو کورتیکواستروئیدها باعث رشد دیرتر و کمتر در نوجوانان و نازک تر شدن استخوان ها می شود و با پوکی استخوان در ادامه همراه خواهد بود.
- دهان و فک: مشکل در جویدن و مسواک زدن که بیش از نیمی از کودکان دارند.
- گردن: باعث درد و سفتی گردن یا تورم غدد گردن می شود.
- مچ پا و پا: درد پا، خستگی پا و اختلال در پروسه راه رفتن که معمولا در پلی آرتریت و آرتریت مرتبط با آنتزیت ها شایع تر است.
- پوست: علایم پوستی هم شایع هستند، علایمی مانند یک راش قرمز یا پوسته پوسته شدن بدن در این کودکان رخ می دهد.
- ریه ها: ممکن است باعث نفس تنگی و سایر بیماری های ریوی شود.
- دستگاه گوارش: اسهال شدن یا درد شدید شکم هم معمولا در کودکان مبتلا به آرتریت ستون فقرات یا اسپوندلیت آنکیلوزان بیشتر شایع است.
- اندام های تناسلی: باعث بلوغ دیررس یا ناباروری می شود و عموما کسانی که از سیکلوفسفامید مصرف می کنند، ممکن است درگیر این مشکل شوند.
- تغییرات وزن غیر عادی: به دلیل سختی در جویدن و سخت بودن ورزش که باعث اضافه وزن در نوجوانان می شود، فشار بیشتری بر مفاصل وارد خواهد شد.
تشخیص بیماری آرتریت ایدیوپاتیک نوجوانان
تشخیص بیماری آرتریت ایدیوپاتیک نوجوانان
کودکان و نوجوانان حتما باید با مشکل در یک یا چند مفصل رو به رو شده و زیر 16 سال سن داشته باشند تا دارای این بیماری تشخیص داده شوند.
ممکن است اولین شخصی که متوجه این علائم می شود، پزشک اطفال باشد و این پزشک پس از در میان گذاشتن این موضوع با والدین، آنها را به یک پزشک روماتولوژیست معرفی می کند. این پزشکان به سه دسته تقسیم می شوند:
1-متخصص هایی که فقط کودکان را درمان می کنند.
2-متخصص هایی که فقط بزرگسالان را درمان می کنند.
3-متخصص هایی که هر دو گروه را درمان می کنند.
هر سه دسته از این افراد از سه فاکتور اصلی برای تشخیص بیماری استفاده می کنند:
- تاریخچه پزشکی: پزشک از والدین و کودک سوالاتی می پرسد، مانند سابقه پزشکی کل خانواده و سابقه سلامتی کودک و علایمی که کودک داشته و زمان پیدایش علایم و مدتی که کودک دارای علایم بوده است.
- معاینه فیزیکی: پزشک تمامی نقاطی که ممکن است علایم داشته باشد را بررسی می کند، مانند مفاصل و اینکه میزان گرما، تورم، درد و دامنه و محدودیت حرکت آنها چگونه است و نقاطی مانند پوست را نیز در برخی موارد مورد بررسی قرار می دهد.
- آزمایش خون: انواع آزمایش های خون برای بررسی میزان پروتئین ها و مواد شیمیایی خاص که در بیماران مبتلا به آرتریت ایدیوپاتیک نوجوان یافت می شود، می گردند و در برخی موارد عکس برداری توسط اشعه ایکس، سونوگرافی، ام آر آی و سی تی اسکن نیز تجویز می شود.
روش های درمانی این بیماری
متاسفانه تا امروز پزشکان هیچ درمان مستقیم و با موفقیت 100% را پیدا نکردند و کلید موفقیت در این بیماری کنترل هر چه سریعتر این بیماری است. شما می توانید برای گذراندن مراحل درمان بسته به نوع بیماری خود با پزشکان ماهر و متخصص مفاصل از طریق سایت دکتر با من ارتباط برقرار کنید و آدرس سایت بهترین دکتر متخصص روماتیسم را در آنجا بیابید. آنها با ارائه بهترین خدمات و ماهرترین متخصص ها به شما در بهبودی و درمان بیماری کمک می کنند.
اهداف درمان بیماری آرتریت ایدیوپاتیک نوجوانان
اهداف درمان بیماری آرتریت ایدیوپاتیک نوجوانان
- باعث کاهش یا توقف التهاب شود.
- تسکین درد، کمتر کردن علائم و بطور کلی کیفیت زندگی را بهبود ببخشد.
- از آسیب های بیشتر مفاصل و اندام جلوگیری کند.
- حفظ عملکرد و محدوده حرکتی مفاصل.
- باعث سلامتی طولانی مدت نسبی می شود.
- دستیابی به بهبود کامل یا تقریبا کامل.
بطور کلی درمان این بیماری به عواملی مانند نوع بیماری آرتریت ایدیوپاتیک نوجوانان و شدت آن بستگی دارد و داروها به چند دسته زیر تقسیم می شوند:
- داروهای که برای کنترل بیماری تجویز می شوند.
- داروهای که درد و علائم را تسکین می دهند.
- روش های غیر دارویی.
- فیزیوتراپی
در ادامه به شرح این چهار دسته می پردازیم:
1-داروهایی که برای کنترل بیماری تجویز می شوند، داروهای dmard هستند که این داروها برای سرکوب سیستم دفاعی بدن تجویز می شوند که باعث کاهش قدرت سیستم دفاعی و حمله نکردن سیستم دفاعی به مفاصل خواهند شد. این روش رایج ترین نوع درمان است که به صورت طولانی مدت استفاده می شوند و انواع تزریقی و قرص این دارو موجود است.
2- داروهایی که درد و علائم را تسکین می دهند، از انواع مسکن ها و داروهای ضد التهاب غیر استروئیدی برای تسکین درد بیماران تشکیل شده اند و جنبه درمانی زیادی ندارند.
3- روش های غیر دارویی (درمان خانگی): ورزش و نرمش به صورت منظم می تواند باعث کاهش سفت بودن و درد مفاصل شود. ورزش هایی که پیشنهاد می شوند، ورزش های آرام و دوستانه مانند پیاده روی، شنا، دوچرخه سواری و یوگا هستند.
4- فیزیوتراپی باعث بهبود کیفیت زندگی کودک می شود و فیزیوتراپ می تواند به کیفیت زندگی کودک بیفزاید.
اگر شما به دنبال پزشکان ماهر و بهترین متخصصین مفاصل می گردید، می توانید از سایت دکتر با من استفاده کنید. این سایت یکی از بهترین سایت ها در زمینه اطلاعات پزشکی است که شما می توانید با پزشکان ماهر صحبت و مشورت کنید و جالب توجه است که این سایت به طور 24 ساعته به مراجعان خود خدمت رسانی می کند.
نتیجه گیری
بیماری آرتریت ایدیوپاتیک نوجوانان در کودکان و نوجوانان از جمله بیماری های معروف نیستند و با این مقاله تلاش کردیم توضیحات کامل و کاربردی جمع آوری کنیم. با توجه به عواقب و سختی های این بیماری حتما در حفظ سلامت فرزندان خود کوشا باشید. همچنین به شما سایت دکتر با من را معرفی کردیم که در آنجا می توانید اطلاعات متخصص مفاصل در تهران یا دیگر شهرها را پیدا کنید.
سرطان روده بزرگ چیست و چگونه درمان می شود؟
امروزه به دلایل بسیاری از جمله تغذیه، ژنتیک، محل سکونت و استرس، افراد به بیماری های مختلفی از جمله سرطان مبتلا می شوند که می توان از سرطان روده به ویژه سرطان روده بزرگ به عنوان شایع ترین بیماری در سده های اخیر نام برد. هدف ما از نگارش این مقاله، آشنایی بیشتر شما با این بیماری بوده، تا در صورت مبتلا هرچه سریعتر روند درمان را آغاز نمایید.
زمانی که شما شروع به میل کردن غذا می نمایید، آن را از سوی دهان به مری خود هدایت می نمایید تا کار گوارش غذا آغاز گردد و سپس بعد از آن به همراه اسید معده شروع به تشکیل شدن مایع غلیظی می نماید و به سمت روده کوچک هدایت می شود و بیشتر املاح و مواد مقوی موجود در غذا در این اندام جذب خون خواهند شد.
این اندام در حالی روده کوچک نام گرفته که با طولی معادل ۶-۵ متر بزرگترین بخش لولهی گوارش است. هدف ما در این مقاله بررسی روده بزرگ است که در ادامه به آن خواهیم پرداخت.
روده ی بزرگ چیست؟ و چه ساختاری دارد؟
روده ی بزرگ
روده بزرگ با طولی تقریباً ۵/۱ متر است که دارای چندین بخش به نام های روده کور یا سکوم، پس روده یا کولون (colon)، راست روده (rectum)، کانال مقعدی (anal canal) و مقعد (anus) می باشد.
ساختار کلی روده بزرگ شبیه به روده کوچک است، با این تفاوت که مخاط هیچگونه پرزی را در خود ندارد. در واقع روده بزرگ یک لوله ی ماهیچه شکل بوده و طول آن 1.5 متر است، که قسمت اول روده کولون صعودی نام دارد که غذای شما بعد از خروج از روده کوچک وارد آن می شود. محل قرارگیری آن هم در بالا و سمت راست شکم قرار داد. قسمت دوم روده بزرگ، قسمت عرضی آن است که در شکم از سمت راست به سمت چپ می رود. بخش سوم روده بزرگ کلون نزولی نام دارد که از سمت چپ به سمت پایین حرکت می کند و به بخش پایانی روده یعنی سیگموئید می رسد.
سرطان روده بزرگ چیست؟
سرطان رودهی بزرگ یا سرطان کولون (Colon cancer) یک نوع بیماری بوده که انتهای لوله ی گوارش را تحت تاثیر قرار می دهد. مطالعات نشان می دهد که این نوع سرطان در افراد مسن شایع است اما به طور کلی می تواند هر سنی را تحت تاثیر خود قرار دهد.
این بیماری با تشکیل پولیپ هایی در داخل کولون شروع می شود که در مراحل اولیه خطر زا نبوده و در صورت مراجعه به پزشک متخصص گوارش می تواند با سرعت بیشتری بهبود یابد اما در صورت بی دقتی نسبت به آن می تواند به توده ای بدخیم تبدیل و یا به سرطان روده بزرگ تبدیل شود.
روش های درمانی سرطان روده بزرگ بنابر تشخیص پزشک متخصص گوارش می باشد که این روش ها شامل جراحی، نمونه برداری و یا درمان دارویی است.
علاوه بر سرطان روده بزرگ، سرطان کولورکتال (colorectal cancer) نیز تلفیقی از سرطان رودهی بزرگ و سرطان رکتال یا مقعد می باشد که از قسمت رکتوم رودهی بزرگ شروع می شود.
سرطان به طور کلی به معنی رشد غیر طبیعی سلول ها اتفاق می افتد که در مورد سرطان روده این بیماری در سطوح داخلی راست روده یا روده بزرگ آغاز می شود. البته بایستی بدانید که شکل اولیه سرطان های روده، پولیپ روده می باشد که شما با تشخیص به موقع می توانید نسبت به درمان پولیپ ها اقدام نمایید.
بهتر است در ابتدا در مورد انواع پولیپ ها برای شما عزیزان مواردی را مطرح کنیم، پولیپ های روده به طور کلی به دو نوع تقسیم می شوند:
پولیپ های التهابی یا هایپر پلاستیک: پولیپ های التهابی جزو پولیپ های رایج در بسیاری افراد می باشد که توانایی سرطانی شدن را ندارد و ممکن است در روده بسیاری افراد وجود داشته باشد و تا سالیان سال هم از آن خبردار نشوند.
پولیپ های آدنوم: پولیپ های آدنوم برخی اوقات ممکن است به سرطان تبدیل شوند، به این علت پولیپ های آدنوم جزء وضعیت های پیش سرطانی هستند.
توجه داشته باشید که اگر پولیپی بزرگتر از 1 سانتی متر شود، یا تعداد آن افزایش یابد این مورد نیز می تواند جزو علائم هشدار پیش سرطانی قرار بگیرد. ممکن است دکتر متخصص گوارش به شما برداشتن پولیپ را پیشنهاد داد اما اگر بعد از برداشتن پولیپ دیسپلازی اتفاق افتاد، این مورد نیز می تواند جزو علائم پیش سرطانی باشد که نیاز به آزمایشات دقیق تر دارد.
نشانه ها و علائم سرطان روده بزرگ
علائم سرطان روده بزرگ
همه عزیزانی که این مطلب را مطالعه می کنند باید به این نکته توجه داشته باشند که علائمی که در ادامه خواهیم گفت لزوما به معنای بیماری سرطان روده بزرگ نیست، بلکه این عوامل می بایستی به عنوان علائم هشدار در بدن مورد توجه قرار گیرد زیرا طیف وسیعی از بیماری ها غیر از سرطان ممکن است با علائم زیر خود را نشان دهند. همچنین این علائم در هر فردی متفاوت است.
- همیشه احساس می کنید بعد از تخلیه مدفوع هنوز روده شما خالی نشده است
- تغییر در عادات روده یعنی اسهال و یبوست مداوم
- دیدن خون مداوم در زمان خروج مدفوع یا داخل مدفوع
- احساس ورم و نفخ دائم و یا درد و ناراحتی در ناحیه شکم
- کاهش بی دلیل و بیش از حد وزن
- خستگی و ضعفی که همیشه همراه شماست
چه عواملی زمینه ساز سرطان روده بزرگ خواهد بود؟
اگر شما خواننده محترم این مطلب دچار این بیماری شده اید پیشنهاد می کنیم این عوامل را مد نظر قرار دهید و افرادی هم که به این بیماری دچار شده اند و تحت مداوا قرار گرفته اند نیز می بایستی به نکات زیر توجه کنند:
بالا رفتن سن: همان طور که در ابتدا خدمت شما عزیزان بیان کردیم، بسیاری از افرادی که دچار این بیماری می شوند معمولا بالای 50 یا 60 سال سن دارند.
سابقه سرطان های روده: اگر شما عزیزان سرطان های های مجاور روده مانند کولورکتال داشته اید و آن را با جراحی خارج کرده اید این امکان وجود دارد که دچار سرطان روده بزرگ شوید.
التهابات روده: برخی از بیماری های روده مثل کرون یا کولیت ممکن است که خطر ابتلا به سرطان روده بزرگ را بیشتر کند
جهش های ژنی: ممکن است به علت برخی جهش های ژنی که در سالیان گذشته و در خانواده شما اتفاق افتاده است زمینه را برای ابتلا به سرطان روده بزرگ بیشتر کند.
عوامل خانوادگی و ارثی: یکی دیگر از عواملی که باعث افزایش خطر ابتلای شما به سرطان روده بزرگ می شود این است که خانواده خود و یا خویشاوندان خونی خود سابقه ابتلا به سرطان را داشته باشند.
رژیم های پرچرب: مطالعات فراوانی در زمینه رژیم های غذایی و ارتباط آن با سرطان ها صورت گرفته است در این زمینه تحقیقات نشان می دهد که خوردن غذاهای پرچرب و گوشت های فرآوری شده می تواند منجر به افزایش احتمال بروز سرطان روده بزرگ شود.
چاقی: همان طور که بارها و بارها در رسانه ها این موضوع مطرح شده است، اضافه وزن و چاقی احتمال ابتلا به بیماری ها را چندین برابر می کند، یکی از این نوع بیماری ها سرطان روده بزرگ است.
بی تحرکی: از دیگر عوامل مهم در کاهش احتمال ابتلا به این نوع بیماری ورزش است، در واقع بی تحرکی شما را به سرطان روده بزرگ نزدیک تر می کند، پس حتما ورزش را در برنامه های روزانه و هفتگی خود داشته باشید.
پرتو درمانی: اگر شما سابقه ابتلا به سرطان را داشته باشید، پرتو درمانی در ناحیه شکم نیز احتمال ابتلا به سرطان روده بزرگ را افزایش می دهد.
سیگار کشیدن و مصرف مشروبات الکلی نیز جز خط قرمزهای این بیماری محسوب می شود، و شما با مصرف دخانیات و الکل، سلام گرمی به انواع سرطان ها خواهید کرد.
روش های تشخیص سرطان روده بزرگ
روش های تشخیص سرطان روده بزرگ – کولونوسکوپی
کولونوسکوپی
یکی از روش های تشخیص سرطان روده بزرگ کولونوسکوپی است که به وسیله یک لوله دارای دوربین وارد روده بزرگ می شود و تمام شکل ظاهری روده مشاهده شده و وجود هر نوع ضایعه و ناحیه غیر طبیعی مورد بررسی قرار خواهد گرفت. در صورتی که پزشک متخصص گوارش علائم مشکوک و یا توده ای را مشاهده کند، نمونه برداری را آغاز و روند درمان را شروع خواهد کرد.
کولونوگرافی
کولونوگرافی روش دیگر تشخیص سرطان روده بزرگ است که با استفاده از اشعه ایکس راست روده مورد بررسی قرار می گیرد تا پزشک برسی نماید که آیا مورد مشکوکی وجود دارد یا خیر.
تست غربالگری روده بزرگ
اما در رابطه با غربالگری سرطان روده بزرگ 4 روش وجود دارد که روش اول آن آزمایش DNA مدفوع است. در این آزمایش همان جهش ژنی که در ابتدای مقاله ذکر شد مورد بررسی قرار می گیرد. روش دوم آزمایش های FIT یا ایمونو شیمیایی مدفوع می باشد که خون مخفی در مدفوع را شناسایی می کند.
علاوه بر آن یک سری ترکیبات خاص مانند کارسینوامبریونیک آنتی ژن، توسط سلول های سرطانی موجود در روده ی بزرگ تولید می شود که با بررسی آنها می توان به وجود این بیماری در شخص آزمایش دهنده پی برد.
روش های درمان سرطان روده بزرگ
زمانی که شما با توجه به علائم خود، متوجه بیماری می شوید می توانید به راحتی آن را درمان کنید و حتی ممکن است که روش های دارویی بنا بر تشخیص متخصص و یا فوق تخصص گوارش برای شما کافی باشد. اما موارد زیر رایج ترین روش هایی است که پزشک متخصص گوارش در صورت صلاحدید به شما پیشنهاد می کند.
پولیپکتومی
در صورتی که این بیماری پیشرفت زیادی نداشته باشد و توده ها نیز به صورت مجزا از پولیب باشند، در این صورت می توان گفت که می شود با انجام کولونوسکوپی آن ها را خارج و نمونه برداری نمود. همچنین پولیپهایی که سایز بزرگ تری دارند، از طریق کولونوسکوپی همراه با لایهی داخلی پوشانندهی روده بزرگ خارج می شوند.
جراحی لاپاراسکوپی
زمانی که پزشک متخصص امکان خارج نمودن توده ها به روش کولونوسکوپی را ندارد، از طریق این روش جهت برداشتن پولیپ ها استفاده می کند. پزشک از طریق لاپاراسکوپی یک برش کوچک بر روی شکم بیمار ایجاد نموده و با استفاده از دستگاه لاپاراسکوپ که دارای دوربین مجهز می باشد فضای داخلی روده را مشاهده و سپس توده های سرطانی را خارج خواهد کرد.
کولکتومی
در این روش پزشک توده ی سرطانی به همراه بافت های آسیب دیده را از روده شخص جدا خواهد کرد و سپس آن قسمت هایی را که در روده شخص کاملا سالم است به یکدیگر پیوند خواهد زد.
خارج کردن توده های لنفاوی
توده هایی که در روده ی انسان گرفتار این بیماری شده اند در حین یکی از روش های بالا از بدن فرد خارج می شود و در آزمایشگاه جهت بررسی دقیق تر، توسط پزشک فرستاده می شود.
روش های مراقبتی در منزل جهت پیشگیری از ابتلا به سرطان روده بزرگ
اولین توصیه ما به شما این است که بعد از 45 سالگی هرچند سال یکبار غربالگری سرطان روده بزرگ را مد نظر قرار داده و با چکاپ منظم و به موقع، خیال خودتان را از بابت این بیماری راحت کنید.
دومین موردی که باید به آن توجه کنید سبک زندگی است، شما باید سبک زندگی جدیدی را بعد از مطالعه این مقاله از پیش بگیرید. سعی کنید فست فود ها، سوسیس و کالباس را دور بیندازید و با انواع سبزیجات، میوه ها و غلات سبوس دار آشتی کنید.
در ادامه تغییر سبک زندگی اگر برای سلامتی خود و آرامش خانواده تان اهمیت قائل هستید، دور سیگار و مصرف الکل را خط بکشید و به مرور زمان با کاهش مصرف آن این دو عامل سرطان زا را از زندگی خود حذف کنید.
و در آخر از یکجا نشستن در طول روز بپرهیزید و شروع به ورزش کنید، این را بدانید که فقط یک بار زندگی می کنید پس قدر سلامتی خود را بدانید.
در کلام آخر به یاد داشته باشید که سرطان پایان زندگی نیست و راه درمان برای این بیماری وجود دارد امید خود را به هیچ وجه از دست ندهید و نکته دیگر برای شما دوستانی که این مطلب را مطالعه کردید، بدانید که یکی از عوامل مهم ابتلا به این بیماری همان طور که گفته شد رژیم غذایی سالم، دوری از دخانیات و الکل و انجام ورزش منظم می باشد.
در ضمن به یاد داشته باشید که بدن خود را به صورت سالانه مورد ارزیابی و چکاپ قرار دهید که برای این کار می توانید از پزشکان متخصص گوارش در سایت دکتر با من نوبت اخذ نموده و سپس به او مراجعه کنید.
آمفیزم ریوی چیست و چگونه درمان می شود؟
ریه یکی از حیاتی ترین اعضای بدن انسان است که هرگونه اختلال در عملکردش، باعث به خطر افتادن جان انسان می شود. یکی از بیماری های خطرناک ریوی، آمفیزم ریوی نام دارد که باعث از بین رفتن بافت سلولی ریه می شود که در نتیجه ریه خاصیت ارتجاعی خود را از دست می دهد.
زمانی که ریه درگیر این بیماری شود و خاصیت الاستیکی خود را از دست بدهد، کیسه های هوا در ریه آسیب می بینند و به جای فضاهای کوچک، فضاهای بزرگی ایجاد می شود که سیستم تنفس انسان را دچار ضعف می کنند. در فرد مبتلا به این بیماری، تنفس سخت می شود؛ اما شدت سختی تنفس از فردی به فرد دیگر می تواند متفاوت باشد.
اگر چه این بیماری مانند اغلب بیماری های دیگر می تواند جنبه وراثتی داشته باشد؛ اما از دیدگاه پزشکان استفاده از دخانیات مهم ترین عامل درگیری ریه با این بیماری است. در این بیماری متاسفانه هوای تنفس قبلی به دام می افتد و جایی برای ورود هوای تازه باقی نمی گذارد.
اگر ریه درگیر این بیماری شود، سلامتش به هیچ عنوان قابل برگشت نیست. اما روش های درمانی برای کاهش پیشرفت این بیماری هم به صورت دارویی و هم مراقبت فردی وجود دارد که در ادامه به بررسی آن ها خواهیم پرداخت.
تعریف بیماری
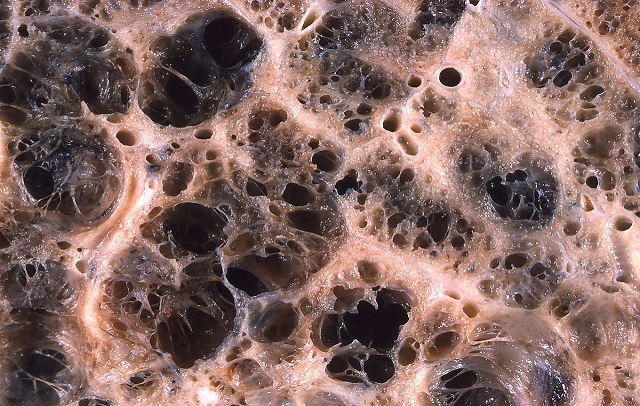
بافت ریه در بیماری آمفیزم
کمیته استاندارد تشخیص بیماری های قفسه سینه در سال 1962 در آمریکا برای اولین بار از نام آمفیزم ریوی که یکی از انواع بیماری انسداد ریوی است، استفاده کرد. این انجمن این بیماری را به عنوان بیماری که سبب بزرگ شدن فضاهای آلوئولی و از بین رفتن دیواره آلوئول می شود، تعریف کرد.
این نکته نیز شایان ذکر است که این بیماری به همراه برونشیت مزمن، اختلالاتی هستند که بیماری انسداد ریوی نامیده می شوند. فردی به نام ویلیام بریسکو اولین کسی بود که در نهمین کنفرانس بیماری های ریوی از آمفیزم ریوی به عنوان نوعی از بیماری های انسداد ریوی نام برد.
تاریخچه بیماری آمفیزم
بیماری انسداد مزمن ریه بیش از 200 سال است که برای بشر شناخته شده است. این بیماری در ابتدا با کمک گوشی پزشکی و اسپیرومتر تشخیص داده شد. هم اکنون نیز بهترین راه تشخیص این بیماری توسط پزشکان از طریق اسپیرومتر است.
تئوفیل بونت
باتیستا مورگانی
تئوفیل بونت پزشک ساکن ژنو این بیماری را در سال 1679 به نام «ریه های حجیم» نامگذاری کرد و در حدود یک قرن بعد پزشک دیگری به نام جووانی باتیستا مورگانی که او را پدر آسیب شناسی تشریحی و بافتی به حساب می آورند، در شاهکار علمی پنج جلدی خود به نام «درباره جایگاه و علل بیماری ها با استفاده از کالبدشناسی»، ریه را در این بیماری، جسمی ورم کرده تشریح کرد که مملو از هوای ناسالم است.
در سال 1789 با پیشرفت علم و با کمک تحقیقات دانشمندان پیشین، پزشکی بریتانیایی به نام متیو بیلی که یک آسیب شناس بود، مجموعه ای از آمفیزم ریوی را منتشر کرد که آسیب شناسی این بیماری را نشان داد و آن را بیماری انسداد ریوی نام نهاد.
در نهایت می رسیم به پزشک حاذق فرانسوی به نام رنه لاینک که مخترع گوشی پزشکی بود و توانست در سال 1821 در رساله بیماری های قفسه سینه، آمفیزم ریه ها را توصیف کند. او گفت ریه هایی که درگیر انسداد شده اند، بیش از حد متورم اند و به خوبی تخلیه نمی شوند.
اما اسپیرومتر را چه کسی اختراع کرد؟ پزشک بریتانیایی به نام جان هاچینسون دستگاهی برای اندازه گیری ظرفیت ریه اختراع کرد. اختراع این دستگاه نقطه عطفی در تشخیص بیماری انسداد ریه بود که البته این دستگاه فقط ظرفیت حیاتی ریه را اندازه گیری می کرد. در سال های بعد رابرت تیفنو با کمک همکارانش مفهوم ظرفیت حیاتی زمان بندی شده را به عنوان معیاری برای اندازه گیری جریان هوا در ریه ها مطرح کردند.
این بیماری خطرناک هم اکنون طبق اعلام سازمان بهداشت جهانی، چهارمین علت شایع مرگ در ایالات متحد آمریکا بوده و تقریبا 16 میلیون آمریکایی نیز پتانسیل ابتلا به این بیماری را به طور سالانه دارند. این بیماری به حدی در حال پیشروی است که انتظار می رود طی چند ساله آینده تبدیل به سومین بیماری کشنده در جهان شود.
علائم بیماری آمفیزم ریوی چیست؟
علائم بیماری آمفیزم
علامت اصلی این بیماری تنگی نفس است که در ابتدا به صورت خفیف خود را نشان می دهد؛ اما به مرور زمان شدت پیدا می کند. وقتی فرد مبتلا به این بیماری شد، ابتدا گمانش این است که انجام فعالیت سنگین سبب خستگی و تنگی نفس شده است؛ اما در ادامه حتی در زمان استراحت و انجام کارهای عادی نیز فرد دچار تنگی نفس و سرفه خواهد شد.
برخی از علائم دیگر به شرح زیر هستند:
- سرفه و خس خس سینه
- خستگی شدید
- احساس خلط در گلو
- اختلالات خلق و خو
- احساس فشار در قفسه سینه
- کاهش وزن
- ضعف در عضلات
- تورم در ساق و مچ پا
به چه علت به این بیماری دچار می شویم؟
بر اساس یافته های پزشکی این بیماری می تواند از طریق ژنتیک انتقال پیدا کند. البته این دلیل درصد بسیار کمی را پوشش می دهد که به راحتی می توان از آن گذر کرد. مهم ترین دلایل ابتلا به این بیماری مهلک استعمال دخانیات است. با ما همراه باشید تا چند مورد دیگر را نیز مرور کنیم:
- دود تنباکو
- ماریجوانا
- آلودگی هوا
- غبار و بخار شیمیایی
- تریاک
- استعمال پیپ
- قلیان
- دود ثانویه که منظور قرار گرفتن در معرض دود سیگار است.
خطرات بیماری آمفیزم ریوی چیست؟
وقتی سخن از ریه و مشکلات مربوط به آن می شود، واضح است که با بیماری خطرناکی روبرو هستیم که کوچک ترین غفلت باعث به خطر افتادن جان فرد مبتلا به بیماری خواهد شد. برخی از خطراتی که آمفیزم ریوی موجب بروز آن ها در بدن انسان می شود، عبارت هستند از:
- پنوموتوراکس
- مشکلات قلبی
- پدیدار شدن حفره های بزرگ در ریه
پنوموتوراکس
این بیماری زمانی مشخص خواهد شد که ریه در حال تخریب است. یک فرد سالم را در نظر بگیرید؛ ریه های این فرد درون قفسه سینه هستند و عملکرد خود را به صورت عادی و طبیعی انجام می دهند. اما زمانی که این بیماری در بدن انسان ایجاد می شود، در اثر ورود هوا به فضای بین پرده جَنب، فشاری ایجاد می شود که این هوا به بیرون ریه فشار می آورد و ریه را دچار فروپاشی می کند. در نتیجه این امر، ریه عملکرد صحیح خود را از دست می دهد.
زمانی که این بیماری پیشرفت حادی داشته باشد، مشکلات دیگری را نیز به وجود می آورد. این فشار زیاد روی قفسه سینه باعث ایجاد ضربه می شود که می تواند ضعیف یا شدید باشد و به بافت سلولی قفسه سینه آسیب برساند.
مشکلات قلبی
ریه یکی از مهم ترین ارگان های تامین اکسیژن در بدن به شمار می آید. فرد مبتلا به بیماری آمفیزم ریوی دچار تنگی نفس می شود. اینکه فرد در انجام فعالیت های سنگین دچار تنگی نفس شود، امری طبیعی است. مشکل آنجا خود را نشان می دهد که در حالت استراحت یا فعالیت کم نیز تنگی نفس رخ می دهد.
بیماری های انسداد ریوی باعث کاهش خروجی قلب می شوند. اما این جمله به چه معنا است؟ یعنی عضله قلب ضعیف می شود و خون کافی را برای تامین نیازهای بدن پمپاژ نمی کند. به تعدادی دیگر از این موارد در زیر اشاره خواهیم داشت:
- احساس خستگی مفرط به خصوص در زمانی که پاها در حال فعالیت هستند.
- افزایش وزن
- ورم در مچ پا
- تکرر ادرار
- اختلال در تمرکز
- تپش قلب
- سرفه های خشک
پدیدار شدن حفره های بزرگ در ریه
به طور عادی وجود حفره های کوچک که محل عبور حجم اندکی از خون هستند، عاری از مشکل است. اما وقتی این حفره ها متوسط یا بزرگ شوند، کار قلب افزایش می یابد و نارسایی قلبی رخ می دهد. در اثر این پدیده بیماران دچار نفس کشیدن های شدید خواهند شد و پر خونی ریه اتفاق می افتد که ریه را دچار عفونت می کند. پدیدار شدن حفره های بزرگ و پنوموتوراکس با یکدیگر رابطه مستقیم دارند.
آیا درمانی برای این بیماری وجود دارد؟
درمان آمفیزم
در کمال تاسف باید گفت که درمان قطعی برای این بیماری وجود ندارد؛ حتی بهترین دکتر متخصص ریه در صورت عود بیماری نمی تواند ریه بیمار را به صورت کامل درمان کند. اما روش هایی برای تسکین درد و کند شدن پیشرفت بیماری وجود دارد؛ مانند یک سری داروهای استروئیدی و ضد التهابی که می توانند به تنگی نفس و کاهش التهاب در بدن فرد بیمار کمک کنند. اما علم پزشکی یک سری برنامه های خاص نیز تدارک دیده است که در ادامه اشاراتی به آن ها خواهیم داشت.
توانبخشی ریوی
واژه توانبخشی ریوی روی طیف گسترده ای از اقدامات ورزشی و درمانی تمرکز دارد و در آن فعالیت های هوازی و قدرتی مورد توجه قرار می گیرند. یکی از اهداف مهم توانبخشی ریه، افزایش ظرفیت ورزشی و فعالیت های جسمی در بیماران است که به طرق مختلف انجام می گیرد. حرکات یوگا، ایروبیک یا پیاده روی ساده از این دست فعالیت ها هستند. البته باید متذکر شد که در ابتدا حرکات به صورت آهسته انجام می گیرند و زمانی که پیشرفت در بیماران قابل رویت شد، به مرور دامنه حرکتی تمرینات نیز افزایش خواهد یافت.
تغذیه درمانی
به نظر می رسد که گوینده این گفته که «ما آن چیزی هستیم که می خوریم»، دیدگاه درستی درباره سبک زندگی سالم داشته است. یک انسان سالم نیازمند رژیم غذایی سالم هم خواهد بود. چه برسد به فردی که با بیماری این چنین سخت و خطرناکی درگیر است.
در مورد تغذیه، پزشکان از بیماران می خواهند که درصد چربی اشباع شده ورودی به بدن را کم کرده و به جای آن از مایعات و سبزی تازه استفاده کنند.
دریافت اکسیژن اضافی
به طور کلی گفتیم که بیماری آمفیزم ریوی موجب تنگی نفس و مشکلات تنفسی خواهد شد. به همین دلیل مهندسی پزشکی توانسته است با تکیه بر علم، دستگاه هایی برای کنترل و کم کردن شدت تنگی نفس بسازد.
یکی از این دستگاه ها وسیله ای است به نام سی پَپ (CPAP). این دستگاه یک لوله خرطومی مانند دارد که روی آن ماسکی تعبیه شده است. این لوله به دستگاهی متصل است که فشار هوا را برای ورود به ریه بالا می برد. سپس ماسک را روی دهان و بینی فرد قرار می دهند تا هوا با فشار وارد ریه اش شود و بتواند به راحتی نفس بکشد.
این دستگاه یکی از بهترین ابزارهای غیر تهاجمی برای رفع مشکلات تنفسی است و راه های تنفسی بیمار را باز نگه می دارد. در یک جمله می توان بدین گونه گفت که وظیفه این دستگاه، رفع گرفتگی تنفسی در افراد مبتلا به انواع بیماری های انسداد ریوی است.
کاهش حجم ریه با عمل جراحی
جراحی کاهش حجم ریه برای بیمارانی انجام می پذیرد که به آمفیزم شدید مبتلا شده اند. هدف از انجام این عمل جراحی برداشتن بخش آسیب دیده ریه بوده که به منظور بهبود عملکرد ریه در بلند مدت است.
پیوند ریه
آخرین تیر ترکش پزشکان در این بیماری، پیوند ریه خواهد بود. بیمارانی کاندید پیوند ریه خواهند شد که به درمان های دارویی و سایر اقدامات پزشکی پاسخ مطلوب نداده اند. پیوند ریه به دلیل پیچیدگی هایی که دارد، باید تحت نظر بهترین دکتر متخصص ریه انجام پذیرد.
درمان های خانگی برای بیماری آمفیزم ریوی
درمان های خانگی برای بیماری آمفیزم
برای بیماران مبتلا به آمفیزم ریوی، درمان خانگی خاص وجود ندارد. با این حال حذف یا اضافه کردن برخی از خوراکی های طبیعی می تواند در کنترل بیماری و شدت نگرفتنش کمک کننده باشند. پزشکان پیشنهاد می کنند از محصولات ارگانیک بیشتر استفاده شود. منابع غنی از امگا 3، ویتامین E، ویتامین C و بتاکاروتن بسیار کمک کننده خواهند بود.
نکته مهم دیگر اینکه تا حد ممکن از استعمال دخانیات خودداری شود. گاهی در معرض قرار گرفتن مواد دودزا هم می تواند به همین اندازه مشکل آفرین باشد.
مصرف به اندازه مواد خوراکی زیر نیز می تواند به کاهش علائم کمک کند:
- عسل
- سیر
- زنجبیل
- سیب
- زردچوبه
- آویشن
- کافئین
- بخور اکالیپتوس
نکته پایانی اینکه دم و بازدم صحیح در هنگام تنگی نفس بسیار تاثیر گذار خواهد بود. فقط کافی است بیمار، خود را در معرض هوای سالم قرار دهد و به آرامی نفس های عمیق بکشد.
با «دکتر با من» آشنا شوید
اگر شما نیز در جستجوی سایت دکتر متخصص ریه در تهران و سایر شهرها هستید، سایت اینترنتی دکتر با من، سایت اینترنتی جامع آنلاین پزشکان با هدف معرفی بهترین دکتر متخصص ریه و عفونی به بیماران طراحی شده که راه ارتباطی بین پزشک و بیمار را بسیار آسان می کند.
اگر به دنبال سایت دکتر متخصص بیماری های عفونی و ریه در تهران هستید که تمامی پزشکان را از لحاظ تخصص پوشش دهد، پیشنهاد ما به شما مراجعه کردن به سایت دکتر با من است. با مراجعه به این سایت شما دیگر نیازمند مواجه شدن با ترافیک و شلوغی شهر نیستید. فقط با چند کلیک می توانید پزشک مورد نظر خود را پیدا کنید. مهم تر از همه اینکه در هر ساعتی از شبانه روز چنانچه نیاز اورژانسی به راهنمایی پزشکی داشتید، پزشکان عضو سایت دکتر با من در کنار شما خواهند بود.
سخن آخر
بیماری آمفیزم ریوی یکی از انواع اصلی بیماری مزمن انسداد ریوی است که شخص مبتلا به این بیماری با کمبود اکسیژن مواجه شده و تنفسش دچار مشکل می شود. با گذشت زمان، دیواره داخلی کیسه های هوا ضعیف و پاره می شوند که باعث کاهش اکسیژن موجود در جریان خون خواهد شد.
باید در نظر گرفت که بیشتر افراد مبتلا به آمفیزم ریوی، برونشیت مزمن نیز دارند که منجر به سرفه های مداوم در اشخاص می شود. استعمال دخانیات اصلی ترین عامل به وجود آمدن این بیماری است و روند درمان اگرچه می تواند پیشرفت بیماری و عوارض آن را کم کند، اما نمی تواند باعث بهبود کامل ریه شود.
ریه یکی از حیاتی ترین و با ارزش ترین اعضای بدن انسان است و وظیفه بسیار مهمی در زمان حیات افراد دارد. متاسفانه بی اعتنا بودن و فرض اینکه نیازی به مراقبت ندارد، فکری بیهوده است. این عضو حیاتی، باید همیشه مورد توجه و چک آپ تحت نظر دکتر متخصص ریه قرار بگیرد.
استعمال دخانیات یا مصرف مواد مخدر مانند تریاک اگر چه به دلیل اعتیاد، حس خوشایندی در زمان بسیار کوتاهی به انسان می دهد، اما با گذر زمان صدمات جبران ناپذیری به این عضو مهم بدن وارد می کند.