بیماری پوستی آکرودرماتیت ، علل، علائم و راه درمان آن
پوست یک عضو حیاتی و مهم ترین سد دفاعی بدن است. پوست مانند لباسی است که سرتاسر بدن را پوشانده و هرگونه آسیب به آن موجب بروز مشکلات جدی خواهد شد. پوست کودکان نسبت به بزرگسالان حساس تر و در معرض خطر بیشتری قرار دارد، ما در ادامه این مقاله قصد داریم به بیماری آکرودرماتیت که یک نوع بیماری پوستی شایع در کودکان است، بپردازیم و در مورد علائم، تشخیص و درمان آن بیشتر بدانیم. پس در ادامه با ما همراه باشید.
آکرودرماتیت چیست؟
آکرودرماتیت چیست
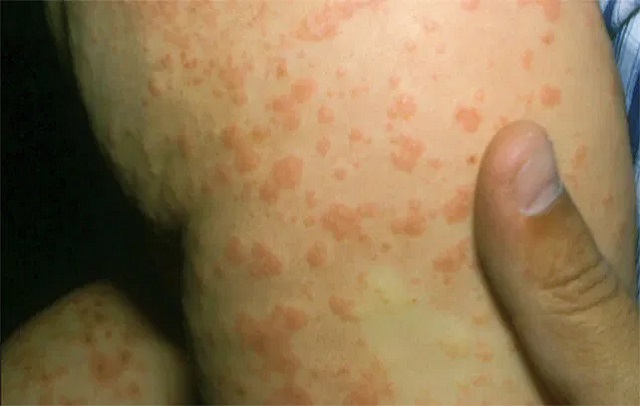
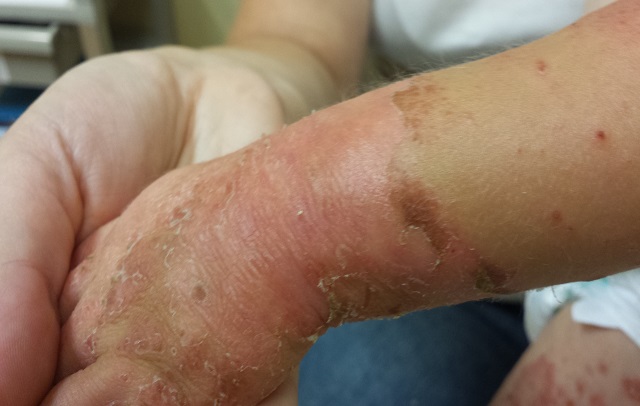
این بیماری نوعی بیماری پوستی شایع است که معمولا در کودکان سه ماهه تا 15 ساله خود را نشان می دهد. این بیماری با تاول های قرمز و بنفش خارش دار در بدن به خصوص دست ها و پاها بروز پیدا می کند. همچنین ممکن است کودکان دچار علائم دیگری مثل نفخ شکم، تب، تورم و درد در غدد لنفاوی شوند.
این بیماری به خودی خود مسری نیست، ولی ممکن است با ویروس هپاتیتB و ویروس هایی که باعث ایجاد آن می شوند، مرتبط باشند. این بدان معناست که کودکانی که با هم در ارتباط هستند هم ممکن است همزمان به این ویروس مبتلا شده و دچار آکرودرماتیت شوند.
تاریخچه بیماری
این اختلال اولین بار درسال 1902 توسط وند کشف شد و در سال 1936 توسط برانت تجزیه و تحلیل شد.
در سال 1953 نلدنر و همکارانش درمان موفقیت آمیزی از AE توسط دیودو هیدروکسی کین گزارش شد که هم باعث کاهش سرعت پیشرفت درمان و هم جلوگیری از مرگ کودکان می شد که در مراحل مختلف به صورت خوراکی مصرف می شد. در سال 1974 مویناهان به این نتیجه رسید که AE در بیمارانی که از کمبود روی رنج می برند، ظاهر می شود که می توان آن را با مکمل های خوراکی روی از بین برد.
این میزان روی در نوزادان از طریق شیر مادر تامین می شود و بیماری آکرودرماتیت معمولا در کودکانی که از شیر گرفته شده اند، بروز پیدا می کند. گاهی ممکن است در شیرخواری که از شیر مادر هم تغذیه می کند، خود را نشان بدهد که علت آن هم کاهش میزان روی در شیر مادر است.
علت این بیماری را بشناسید
با وجود اینکه شیوع این بیماری در دوران کودکی هنوز ناشناخته است، با این حال چندین اپیدمی آکرودرماتیت در طول این سال ها گزارش شده است.
محققان بر این باور هستند که این اپیدمی ها ناشی از عفونت های ویروسی است که می تواند باعث ایجاد این بیماری در کودکان شود. در ایالات متحده ویروسی که اغلب با این بیماری مرتبط است، ویروس EBV نام دارد.
EBV از خانواده ویروس هرپس و یکی از شایع ترین ویروس هایی است که افراد سراسر جهان را تحت تاثیر قرار می دهد و از طریق مایعات بدن به ویژه بزاق پخش می شود.
اگر چه EBV یک علت شایع آکرودرماتیت در کودکان است، اما چندین نوع عفونت دیگر نیز می تواند منجر به ایجاد این بیماری شود، از جمله:
- اچ آی وی
- هپاتیت B، A، C
- سیتومگالوویروس (ویروس رایجی که معمولاً علائمی ایجاد نمی کند)
- انترو ویروس (ویروس رایجی که می تواند علائم سرماخوردگی و عفونت شدید تنفسی ایجاد کند)
- روتاویروس (ویروس رایجی که باعث اسهال در نوزادان می شود)
- سرخچه (عفونت ویروسی که باعث بثورات پوستی می شود)
- ویروس کوکساکی (عفونت ویروسی خفیف که باعث زخم و بثورات دهانی در کودکان خردسال می شود) ویروس های پاراآنفلوانزا (گروهی از ویروس ها که باعث بیماری های تنفسی در نوزادان و کودکان خردسال می شوند)
- ویروس سنسیشیال تنفسی (RSV) (ویروس رایجی که علائم خفیف و شبیه سرماخوردگی را در کودکان بزرگتر و بزرگسالان ایجاد می کند، اما می تواند برای نوزادان و کودکان خردسال مضر باشد)
در موارد بسیار نادر، واکسنهای برخی بیماری های ویروسی ممکن است باعث آکرودرماتیت شوند، از جمله:
- ویروس فلج اطفال
- هپاتیت A
- دیفتری
- آبله
- آبله مرغان
- سیاه سرفه
- آنفولانزا
علائم بیماری آکرودرماتیت
علائم بیماری آکرودرماتیت
در طول سه الی چهار روز، لکه های قرمز روی پوست کودک ایجاد می شود و این لکه ها می تواند در همه جای بدن ظاهر شود، ولی بیشتر روی دست ها و پا و در قسمت بازو و ران دیده می شوند.
در اغلب موارد، لکه ها به سمت اندام های بالایی و صورت حرکت می کنند و با پیشرفت بیماری این لکه های قرمز رنگ ممکن است شروع به بنفش نشان دادن کنند. اغلب این اتفاق زمانی می افتد که مویرگ ها شروع به نشت خون به مناطق آسیب دیده می کنند.
این لکه ها به مرور تبدیل به تاول های خارش دار پر از مایع می شوند. هم چنین کودک ممکن است تورم و حساسیت را در شکم و غدد لنفاوی تجربه کند. علائم بیماری آکرودرماتیت معمولا حدود چهار تا هشت هفته پس از شروع فروکش می کند. با این حال ممکن است سه الی چهار ماه نیز طول بکشد.
اگر هپاتیت Bعلت اصلی این بیماری پوستی باشد، ممکن است رنگ زردی در پوست و چشم کودک وجود داشته باشد. زردی معمولا 20 روز پس از شروع علائم ظاهر می شود.
تشخیص بیماری آکرودرماتیت
پزشک کودک شما می تواند این بیماری را با نگاه کردن به پوست کودکتان و پرسیدن علائم او تشخیص دهد. هم چنین ممکن است آزمایش هایی را برای کمک به تشخیص انجام دهند. برخی از این تست ها عبارتند از:
- آزمایش خون یا ادرار برای ارزیابی سطح بیلی روبین که می تواند وجود هپاتیت را نشان دهد.
- آزمایش خون برای بررسی آنزیم های کبدی غیر طبیعی که می تواند نشانه هپاتیت باشد.
- آزمایش خون برای بررسی وجود آنتی بادی های EBV که می تواند به معنای وجود عفونت EBV باشد.
- بیوپسی پوست (برداشتن نمونه کوچکی از پوست) برای بررسی سایر بیماری های پوستی که ممکن است به صورت راش ظاهر شوند، مانند کرم حلقوی یا اگزما.
- آزمایش خون برای تعیین سطح روی و رد آکرودرماتیت ژنتیکی که شکل نادری از این بیماری است.
خطرات بیماری مورد نظر را بشناسید
این بیماری معمولا نیاز به درمان ندارد و این عارضه به طور معمول خود به خود و بدون ایجاد هیچ عارضه ای درمان می شود. با این حال پزشک به دنبال علت زمینه ای خواهد بود و هرگونه درمانی را برای ریشه کن کردن این بیماری انجام خواهد داد.
درمان آکرودرماتیت
از آن جایی که علائم این بیماری چند ماه پس از بروز علائم فروکش می کند، درمان خاصی برای آن وجود ندارد. با این حال در صورت وجود خارش می توان از کرم های هیدروکورتیزون برای رفع خارش استفاده کرد. در صورتی که کودک آلرژی داشته باشد، ممکن است پزشک آنتی هیستامین نیز تجویز شود.
اگر مشخص شود که هپاتیت B علت ایجاد این بیماری است، بهبودی کبد ممکن است بین شش ماه تا یک سال طول بکشد. جهت دریافت اطلاعات بیشتر و یافتن بهترین متخصصان به سایت دکتر با من مراجعه نمایید.
هرگاه کودک هر یک از علائم آکرودرماتیت را نشان داد، فورا با پزشک متخصص اطفال خود در میان بگذارید که در اسرع وقت درمان انجام شود.
درمان خانگی برای این بیماری پوستی وجود دارد؟
درمان خانگی برای این بیماری توصیه نشده است، لذا در صورت بروز هر یک از علائم به متخصص پوست مراجعه فرمایید.
کلام آخر
کمتر کسی وجود دارد که به سلامت پوست خود بی توجه باشد، به خصوص سلامت پوست کودکان. بیماری آکرودرماتیت بیشتر در کودکان رایج است. ما در این مقاله اطلاعات کاملی درباره این بیماری، علائم، تشخیص و روش های درمان آن بیان کرده ایم و امیدواریم که این اطلاعات برای شما مفید بوده باشد.
در راستای اطلاعات ارائه شده در این مقاله، اگر قصد مراجعه به دکتر پوست برای خود یا نزدیکانتان را دارید، اما نمی دانید به کدام متخصص مراجعه کنید یا حتی متخصص پوست با تجربه مدنظر خود را چگونه بیابید، پیشنهاد می کنیم که حتما به سایت دکتر با من سری بزنید.
چرا که در این سایت اسامی پزشکان و متخصصان مختلف در هر رشته ای همراه با اطلاعات سایت و مطب آنها جمع آوری شده است و به راحتی و در کمترین زمان ممکن می توانید متخصص مورد نظر خود را بیابید.
بیماری کبدی آب آوردن شکم یا آسیت چیست و راه درمان آن
در این مقاله به موضوع آسیت یا بیماری کبدی آب آوردن شکم می پردازیم و مطالبی در مورد علل ایجاد، علائم و درمان آن ارائه می کنیم. به طور کلی می توان گفت که این مشکل نشان دهنده بیماری پیشرفته کبدی است و در اغلب موارد پیوند کبد را به عنوان آخرین راه درمان بیماری معرفی می کنند. برای اطلاعات بیشتر در رابطه با همین بیماری با این مقاله همراه شوید و آن را مطالعه کنید.
آسیت یا آب آوردن شکم چیست؟
این مورد نوعی از بیماری است که در آن تجمع مایعات در فضای درون شکم رخ می دهد. یعنی این بیماری با جمع شدن بیش از 25 میلی لیتر مایع در درون حفره شکم به وجود می آید. این عارضه اغلب زمانی رخ می دهد که عملکرد کبد درست نباشد؛ زیرا در این حالت مایعات می توانند فضای بین پوشش شکم و اعضا را پر کنند.
این عارضه در صورت شدید بودن ممکن است با درد همراه باشد. این مشکل می تواند مانع از حرکت راحت فرد شود و زمینه ساز ایجاد عفونت در شکم خواهد شد. همچنین امکان حرکت مایعات به درون قفسه سینه و احاطه کردن ریه ها وجود دارد که چنین وضعیتی منجر به تنگی نفس می شود.
تحقیقات نشان می دهد که میزان بقای دو ساله در افرادی که این مشکل را دارند، 50 درصد است؛ در صورت مواجهه با علائم بیماری مذکور در اسرع وقت باید به پزشک مراجعه شود.
تاریخچه این بیماری
تاریخچه بیماری آسیت یا آب آوردن شکم
در زمان های قدیم تشخیص داده شده بود که تجمع مایعات در شکم امکان پذیر است. به عبارت بهتر به این موضوع اشاره شده بود. احتمالا این موضوع 20 سال قبل از میلاد مسیح برای اولین بار توسط سلسوس ارائه شد.
انواع این بیماری را بشناسید
به طور معمول، تقسیم بندی این بیماری در دو نوع است: آسیت ترانزودا یا اگزودا.
این طبقه بندی بر اساس میزان پروتئینی انجام می شود که در مایع آسیت وجود دارد. روشی دیگر نیز وجود دارد که می توان به وسیله آن نوع بیماری مورد نظر را بر اساس میزان آلبومین مایع آن در مقایسه با آلبومین سرم تشخیص داد. این تناسب SAAG نامیده می شود. این نسبت به طور کلی در آسیت مرتبط با پرفشاری خون پورتال (نارسایی احتقانی قلب، سیروز، بیماری بود-کیاری) بیشتر از 1.1 است و در این بیماری با علل دیگر (بدخیمی، پانکراتیت) از 1.1 کمتر است.
علائم آن کدامند؟
اغلب مواردی مانند شکم بادکنک مانند، احساس سیری و افزایش سریع وزن را به دنبال دارد. علائم دیگر موارد زیر را در بر می گیرند:
- سوزش سر دل
- احساس پری و نداشتن اشتها
- احساس سنگینی
- احساس نفخ
- استفراغ
- حالت تهوع یا سوء هاضمه
- تورم در اندام تحتانی
- تنگی نفس
- تب
- بواسیر
- فتق
در صورت داشتم ترکیبی از این علائم باید به پزشک مراجعه کرد. اگر شما مبتلا به این عارضه هستید، در اکثر موارد نشان دهنده نارسایی کبد است که معمولا با سیروز به وجود می آید.
عوامل ایجاد کننده این بیماری
عوامل ایجاد کننده آسیت یا بیماری کبدی
سیروز کبدی را می توان شایع ترین علت ابتلا به این بیماری در نظر گرفت. یکی از مهم ترین دلایل سیروز کبدی، نوشیدن بیش از حد الکل است. ایجاد آسیت به این علت است که در وریدهایی که از طریق کبد عبور می کنند (فشار خون بالا پورتال)، فشار افزایش می یابد و عملکرد ناشی از زخم شدن کبد کاهش پیدا می کند و این دو با هم ترکیب می شوند.
اسکار یا زخم ناشی از سیروز کبدی سبب می شود که فشار در درون رگ های خونی کبد افزایش پیدا کند. بالا رفتن فشار داخل عروق، مایعات را به درون حفره شکم پس می زند که موجب تجمع مایع در شکم می شود. با گذشت زمان کلیه ها از حذف نمک اضافی از بدن جلوگیری می کنند که این واکنش می تواند تجمع مایعات را تشدید کند.
انواع مختلف سرطان نیز می تواند این وضعیت را به وجود آورد. اغلب آسیت ناشی از سرطان با سرطان پیشرفته یا عود کننده رخ می دهد. همچنین ممکن است سایر مشکلات مانند دیالیز به علت نارسایی کلیه، نارسایی قلبی، پروتئین پایین خون و عفونت نیز زمینه ساز آن باشند.
خطرات بیماری آب آوردن شکم یا آسیت
اکثر بیماران مبتلا، اتساع شکم و افزایش سریع وزن خود را متوجه می شوند. این عارضه می تواند مواردی مانند خوردن، آشامیدن، حرکت کردن و جابجایی را دشوار کند. همچنین ممکن است موجب تجمع مایع اطراف ریه ها شده و از این طریق منجر به دشواری در نفس کشیدن شود. عوارض مربوط به آن شامل موارد زیر است.
احساس ناراحتی و درد شکم
ممکن است این موارد هنگامی رخ دهد که تجمع مایعات بیش از حد در حفره شکم باشد. این شرایط می تواند موجب محدود شدن توانایی غذا خوردن، حرکت و انجام فعالیت های روزمره شود.
عفونت
این حالت پریتونیت خود به خودی باکتریایی نیز نامیده می شود و اغلب درد شکم، تب، حساسیت شکم به لمس و حالت تهوع را به وجود می آورد. در صورت عدم تشخیص و درمان به موقع این مشکل، بیمار ممکن است با مواردی مانند نارسایی کلیه، احساس گیجی یا عفونت شدید خون مواجه شود. به طور کلی تشخیص با گرفتن نمونه ای از مایع از درون حفره شکم صورت می گیرد. این عفونت را می توان با آنتی بیوتیک های داخل وریدی درمان کرد و بیماران بعد از بهبودی نیازمند درمان طولانی مدت با آنتی بیوتیک هستند تا از عود SBP جلوگیری کنند.
فتق مربوط به آسیت
افزایش فشار داخل شکمی می تواند فتق ناف و اینگوینال (کشاله ران) را به وجود آورد که در ناحیه شکم و کشاله ران ناراحتی ایجاد کند. به طور کلی توصیه نمی شود که ترمیم از طریق جراحی انجام شود؛ مگر این که درد شدید باشد که نشان دهنده این است که روده یا بافتی دیگر گیر افتاده یا دچار پیچ خوردگی شده باشد. لازم است جراحانی به انجام این عمل ها بپردازند که تجربه معالجه بیماران مبتلا به سیروز را دارند.
تجمع مایعات در قفسه سینه
این عمل، هیدروتوراکس کبدی نامیده می شود. پر شدن مایع شکم در حفره شکم، قفسه سینه و اطراف ریه ها (اغلب در سمت راست) رخ می دهد. ممکن است این وضعیت در حین فعالیت یا در حالت استراحت موجب تنگی نفس شود.
سندرم هپاتورنال
نوعی از نارسایی پیشرونده کلیه محسوب می شود که علت آن، آسیت بوده و بسیار نادر است.
عوامل خطر را بشناسید
عوامل خطر که شایع هستند، عبارتند از:
- عفونت های ویروسی مانند هپاتیت B یا هپاتیت C
- سرطان در ارگان های ناحیه شکم
- سو مصرف الکل
- نارسایی احتقانی قلب
- نارسایی کلیه
شرایط دیگری که می تواند افزایش دهنده خطر ابتلا به این مشکل باشد، شامل موارد زیر است:
- سرطان تخمدان یا آندومتر رحم
- بیماری سل
- پانکراتیت (التهاب پانکراس)
- کم کاری تیروئید
تشخیص آن چگونه انجام می شود؟
تشخیص آسیت شکمی
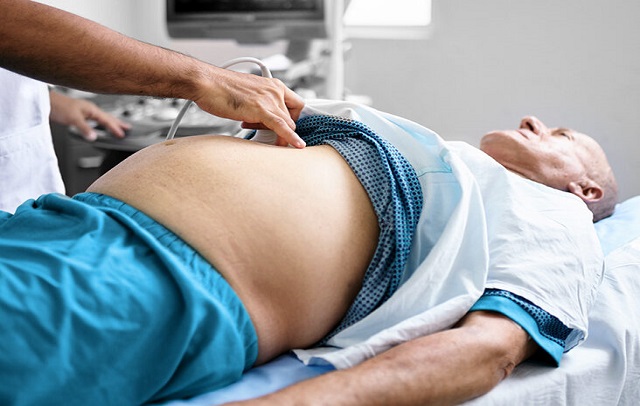
تشخیص ممکن است در معاینه بدنی توسط پزشک انجام شود و به میزان مایع موجود در شکم بستگی دارد. معمولا آزمایشاتی مانند سونوگرافی یا سی تی اسکن شکم می توانند تایید کننده وجود آسیت باشند.
در اکثر بیماران، توصیه پزشک انجام آزمایش پاراسنتز است. در این آزمایش بی حسی موضعی انجام می شود و با رد شدن یک سوزن کوچک از دیواره شکم و خارج کردن مایعات به آزمایشگاه فرستاده می شود تا بررسی های لازم انجام شوند. مایعات برداشته شده بررسی می شوند تا از لحاظ وجود علائم عفونت یا سرطان ارزیابی شود و علت تجمع مایعات تعیین شود.
هم چنین ممکن است احتیاج به آزمایش های دیگری باشد تا علت تشخیص داده شود؛ این آزمایش ها شامل آزمایش خون، ام آر ای، آنژیوگرافی و لاپاراسکوپی است.
اگر پس از مطالعه این موارد، نگران این موضوع هستید که برای تشخیص یا درمان به کدام متخصص مربوطه مراجعه کنید که باتجربه و حرفه ای هم باشد، حتما به سایت دکتر با من سری بزنید، چراکه در این سایت اسامی تمامی متخصصان همراه با اطلاعات مطب و سایتشان وجود دارد و انتخاب برای شما خیلی سریع تر رخ می دهد.
همچنین قابلیت ارائه خدمات پزشکی (از جمله مشاوره پزشکی و محصولات پزشکی) را به متقاضیان دارد. این مجموعه می تواند میان پزشکان و مراجعه کنندگان ارتباط برقرار کند و مواردی مانند مشخصات و نحوه دسترسی به هر پزشک را در اختیار متقاضیان قرار می دهد.
راه های درمان این بیماری را بدانید
به طور کلی، این مشکل نشان دهنده بیماری پیشرفته کبدی است. 5 سال بعد از به وجود آمدن آسیت، میزان زنده ماندن 30 تا 40 درصد می شود. در نتیجه مهم است که بیمار با بهترین دکتر متخصص کبد به مشاوره بپردازد و به یک مرکز پیوند کبد مراجعه کند. انجام برخی از اقدامات ساده می تواند موجب کاهش یافتن علائم این عارضه شود. ممکن است توصیه های زیر توسط پزشک و دکتر متخصص کبد مشهور در تهران و سایر شهرها ارائه شوند:
- کاهش مصرف نمک
- کاهش میزان مایعات مصرفی
- متوقف کردن مصرف الکل
یک استراتژی مطلوب برای مدیریت بهتر بیماری در مبتلایان به این بیماری این است که وزن بدن با ترازو به صورت روزانه بررسی شود و هر زمان که افزایش وزن بیش از 5 کیلو بود (یا افزایش وزن بیش از یک کیلو در روز بود و این موضوع به مدت 3 روز متوالی تکرار شد)، به پزشک مراجعه شود.
رژیم غذایی
کاهش مصرف نمک، مهم ترین مرحله برای درمان است. بهتر است مصرف نمک به 4 تا 5 گرم در روز کاهش پیدا کند. ممکن است دشوار باشد که میزان نمک در غذاهای مختلف تعیین شود. به طور کلی توصیه این است که مراجعه بیمار مبتلا به یک متخصص تغذیه (رژیم درمانی) مورد توجه قرار گیرد تا مشاوره ای در مورد رژیم غذایی خود دریافت کند.
ممکن است بیماران مبتلا به آسیت، تمایل به استفاده از جایگزینی برای نمک داشته باشند، اما نمک انتخابی باید فاقد پتاسیم باشد. زیرا داروهای تجویزی برای درمان این بیماری موجب افزایش سطح پتاسیم خون می شوند.
در مورد میزان کم خطر بودن هر کدام از جایگزین های نمک باید به پزشک یا متخصص تغذیه مراجعه کرد و به مشاوره با وی پرداخت. همچنین می توان با برقراری تماس با مشاوران و متخصصان تغذیه و کبد می توان رژیم غذایی مناسب و توصیه های تغذیه ای و درمانی مناسب را دریافت کرد.
داروها
در اغلب موارد بیماران نیازمند قرص های دیورتیک (ادرارآور) هستند که بیماری خود را درمان کنند. این داروها می توانند موجب افزایش میزان نمک خروجی (و به دنبال آن آب خارج شده) از بدن شوند و از این طریق فشار درون وریدهای اطراف کبد را کاهش می دهند.
اسپیرونولاکتون (آلداکتون) و فوروزماید (لازیکس) را می توان از پرکاربردترین قرص ها دانست. تنظیم دوز مناسب توسط پزشک متخصص کبد انجام می شود. این قرص ها می توانند در الکترولیت های خون (سطح سدیم و پتاسیم) مشکل ایجاد کنند و به همین علت ممکن است نیاز باشد با انجام آزمایش خون دوره ای نظارت دقیقی وجود داشته باشد. توجه به این نکته اهمیت دارد که مصرف قرص ها نمی تواند جایگزین کاهش میزان نمک مصرفی شود؛ زیرا تاثیر قرص ها زمانی است که مصرف نمک، محدودیت به همراه دارد.
پاراسنتز
در صورت عدم درمان تجمع مایعات از طریق قرص های دیورتیک و رژیم غذایی با محدودیت نمک، ممکن است لازم باشد روش پاراسنتز مورد استفاده قرار گیرد تا علائم بیمار تسکین پیدا کند. در این روش بی حسی موضعی انجام می شود و پس از آن، یک سوزن نازک و بلند استفاده می شود تا مایعات اضافی شکم تخلیه شود. وارد شدن سوزن از طریق پوست و به درون حفره شکم انجام می شود. به دلیل وجود خطر عفونت به دنبال پاراسنتز ممکن است تجویز آنتی بیوتیک توسط پزشک صورت گیرد.
معمولا این روش درمانی در مواردی استفاده می شود که آسیت یا آب آوردن شکم شدید است یا تکرار می شود، زیرا دیورتیک ها در مرحله های آخر کارکرد خوبی ندارند.
روش های جراحی
ممکن است در موارد شدید بیماری، انجام اقدامات جراحی مورد نیاز باشد تا علائم کنترل شود. در یکی از این روش ها که در رادیولوژی با عنوان TIPS شناخته می شود، لوله ای دائمی به نام شانت در درون کبد میان رگ های خونی قرار داده می شود تا فشار زیاد داخل ورید پورت (ورید اصلی کبد) که این بیماری را ایجاد کرده است، کمتر شود.
این روش مختص بیمارانی خواهد بود که پاسخ درمانی آنها به درمان دارویی حداقل است. در اکثر موارد نشان داده شده است که اجرای این روش سبب کاهش آسیت می شود و موجب محدود شدن یا از بین رفتن لزوم استفاده از دیورتیک ها خواهد شد. این در حالی است که تعبیه شنت کبدی می تواند عوارض قابل توجهی مثل انسفالوپاتی کبدی (گیجی) و حتی مرگ را به دنبال داشته باشد.
پیوند کبد
بیماران مبتلا با خطری جدی برای سلامتی مواجه هستند و اغلب از لحاظ پیوند کبد بررسی می شوند. ممکن است بیشتر از نیمی از بیماران بدون انجام پیوند کبد نتوانند بیش از 2 تا 3 سال زنده بمانند. در صورت پاسخ ندادن این بیماری به درمان، ممکن است پیوند کبد توسط پزشک فوق تخصص کبد توصیه شود که در مرحله نهایی برای بیماری کبدی مورد استفاده قرار می گیرد.
جلوگیری از ابتلا به آسیت یا آب آوردن شکم
جلوگیری از ابتلا به آسیت یا آب آوردن شکم
جلوگیری از به وجود آمدن این بیماری امکان پذیر نیست. با این حال محافظت از کبد می تواند منجر به کاهش یافتن خطر ابتلا به این بیماری شود. جلوگیری از ابتلا به سیروز کبدی و سرطان با ایجاد تغییراتی خاص در سبک زندگی امکان پذیر است که در نتیجه آن پیشگیری از بروز آسیت یا آب آوردن شکم نیز صورت می گیرد. این اقدامات موارد زیر را در بر می گیرد:
- قطع مصرف الکل یا محدود کردن مصرف آن
- ورزش منظم
- نگه داشتن وزن در محدوده ای طبیعی
- محدود کردن میزان مصرف نمک در رژیم غذایی
- عدم استعمال دخانیات
- خودداری از استفاده از مواد روانگردان
- داشتن رابطه جنسی ایمن به منظور کاهش احتمال ابتلا به هپاتیت (به علت امکان انتقال هپاتیت از طریق آمیزش)
- واکسیناسیون در برابر ویروس هپاتیت B
- خودداری از به اشتراک گذاشتن سوزن (هپاتیت ممکن است از طریق سوزن های مشترک منتقل شود).
- آگاهی از عوارض بالقوه داروهای مصرفی. همچنین در صورت وجود خطر آسیب کبدی باید به پزشک فوق تخصص کبد مراجعه کرد و به صحبت با وی راجع به لزوم آزمایش عملکرد کبد پرداخت.
- محدودیت در مصرف داروهای ضد التهاب غیراستروئیدی (ایبوپروفن و غیره) در بیمارانی که مبتلا به سیروز هستند؛ زیرا ممکن است موجب کاهش جریان خون در کلیه ها شود و در نتیجه دفع نمک و آب را کاهش دهد.
همانطور که پیشتر ذکر شد، دکتر با من مجموعه ای از بهترین پزشکان و متخصصان را گردآوری کرده است. به این ترتیب افراد از موقعیت مکانی، نوع تخصص، نحوه دسترسی، شماره تلفن تماس و سایر موارد مرتبط با هر پزشک آگاه خواهند شد و با در نظر گرفتن آنها می توانند انتخاب مناسب تری داشته باشند.
کلام آخر
موضوع این مقاله آسیت یا آب آوردن شکم بود که به آن پرداختیم و همچنین تمامی مواردی که لازم است در رابطه با این بیماری بدانید را شرح دادیم. همچنین سایتی معتبر به نام دکتر با من را معرفی کردیم، چرا که برای افرادی که در جستجوی سایت دکتر متخصص کبد و گوارش هستند، مناسب خواهد بود. پس برای رجوع به این سایت تعلل نکنید.
بیماری آشالازی یا اختلال مری چیست و راه درمان آن
آیا در بلعیدن غذا مشکل دارید و احساس می کنید غذا در گلویتان گیر کرده است؟ یکی از رایج ترین علائم افرادی که به بیماری آشالازی یا اختلال مری مبتلا می شوند، دقیقا مشکل در بلعیدن است، با این که تغذیه یکی از مهم ترین نیازهای انسان به شمار می رود. حال چه می شود اگر یکی از مهم ترین نیاز های انسان با ابتلا به این بیماری دچار اختلال شود؟
این بیماری در صورت عدم درمان می تواند برای فرد مبتلا خطرناک باشد. برای دفع خطرات احتمالی باید اول با این بیماری آشنایی داشته باشید و در مورد علائم و روش های درمان آن مطلع شوید.
سایت دکتر با من تمام تلاشش را کرده است که بتواند مهم ترین و جامع ترین اطلاعات را برای شما جمع آوری کند و ارائه دهد. در ادامه ما انواع این بیماری، علائم و روش درمان آن را برای شما شرح داده ایم.
بیماری آشالازی یا اختلال مری چیست؟
Achalasia نوعی اختلال است که باعث عدم عبور غذا از مری و ورود آن به معده می شود. به طور معمول هنگام قورت دادن غذا اسفنکتر (حلقه ای عضلانی که در محل اتصال مری و معده قرار دارد) شل می شود تا مواد غذایی و مایعات بتوانند وارد معده شوند. حال اگر فردی دچار بیماری آشالازی یا اختلال مری شود، اسفنکتر شل نخواهد شد و در نتیجه غذا در آن ناحیه باقی خواهد ماند.
این بیماری اغلب در سنین 25 تا 60 سالگی تشخیص داده می شود. جالب است بدانید این بیماری بیشتر بین مردان رایج بوده و ممکن است در هر سنی بروز کند، اما در بین افرادی با سنین 30 تا 60 سال شیوع بیشتری دارد.
تاریخچه این بیماری
توماس ویلیس
این بیماری برای اولین بار در سال 1674 توسط توماس ویلیس تعریف و نام گذاری شد و در نهایت در سال 1929 «آشالازی» نامیده شد.
نحوه تشخیص بیماری
به طور معمول برای تشخیص این بیماری 3 آزمایش انجام می شود.
- بلع باریم: در این آزمایش شما باریم را می بلعید و با استفاده از اشعه ایکس حرکت آن بررسی شده و میزان تنگی مری سنجیده می شود.
- مانومتری: در این آزمایش زمان و میزان شدت انقباض ماهیچه مری و میزان شل بودن اسفنکتر تحتانی مری اندازه گیری می شود.
- آندروسکوپی فوقانی: طی این آزمایش یک دوربین را با استفاده از یک لوله باریک از مری عبور می دهند. این دوربین روی صفحه نمایش تصاویری را از مری نشان خواهد داد که بررسی های لازم انجام شود.
انواع این بیماری را بشناسید
در دنیا سه نوع آشالازی وجود دارد که هر نوع آن ویژگی خاص خود را دارد و می توان هر سه آنها را با استفاده از مانومتری مری تشخیص داد. اگر می خواهید از انواع این بیماری اطلاعاتی کسب کنید، ما مطالبی را در ادامه برای شما جمع آوری کرده ایم.
نوع اول
نوع اول این بیماری راحت ترین درمان را دارد و اغلب با حداقل فشار مری مشخص می شود. به این نوع از بیماری آشالازی کلاسیک نیز گفته می شود.
نوع دوم
این نوع آشالازی کمی شدید تر از نوع اول است و با فشردگی شدیدتر در مری ظاهر می شود. قابل توجه است که این نوع از بیماری دارای درمان بهتری نسبت به نوع 1 و 3 است.
نوع سوم
نوع سوم این بیماری، آشالازی را با اسپاسم معرفی می کند. این نوع باعث فشرده شدن ناگهانی و غیر طبیعی مری می شود و می تواند شدیدترین علائم را به وجود آورد، مانند دردهایی شبیه به حمله قلبی در قفسه سینه.
گاهی اسپاسم هایی که شدید هستند، باعث بیدار شدن فرد مبتلا از خواب نیز می شوند. این نوع بیماری سخت ترین درمان را نسبت به انواع دیگر دارد.
علائم بیماری آشالازی یا اختلال مری چیست؟
علائم آشالازی یا اختلال مری
در این قسمت ما برای شما علائم این بیماری را شرح داده ایم که امیدواریم برای شما کمک کننده باشد. در صورت مشاهده هر کدام از علائم زیر، بهتر است به متخصص گوارش در تهران یا سایر شهرها مراجعه کنید.
- کاهش وزن و سوء تغذیه در افراد
- درد شدید بعد از غذا خوردن
- مشکل در بلع
- حس خفگی
- احساس درد در ناحیه سینه
- احساس سوزش سر معده
- بازگشت اسید معده
- سرفه در شب
- سکسکه
- ایجاد مشکل در آروغ زدن
- دفع غذای هضم نشده
- بوی بد دهان
خطرات این بیماری چیست؟
اغلب خطرات این بیماری که فرد را تهدید می کند، ناشی از برگشت غذا به مری و کشیده شدن آن به نای است که گاهی این خطرات می تواند جبران ناپذیر باشد. پیشنهاد ما به شما این است که به دکتر متخصص گوارش مراجعه کنید و هر چه زودتر خطرات احتمالی این بیماری را دفع کنید. این خطرات به شرح زیر هستند:
- ابتلا به سرطان مری
- ایجاد عفونت ریه
- سوء تغذیه با شدت خفیف تا متوسط
- پنومونیت و احساس خفگی
- زخم های مخاطی ناشی از غذای باقی مانده
درمان بیماری آشالازی یا اختلال مری
درمان بیماری آشالازی یا اختلال مری را می توان به روش های مختلفی انجام داد. مهم ترین نکته در زمینه درمان این بیماری این است که متاسفانه نمی توان هیچ کدام از سه نوع آن را به طور کامل درمان کرد؛ تنها ما قادر به کاهش علائم آن خواهیم بود.
دارو درمانی
در این روش، درمان با استفاده از دو دسته دارویی نیترات ها و بلوک کننده های کانال کلسیم انجام می شود که موجب شل شدگی روی عضلات اسفنکتر مری می شوند. این داروها به صورت قرص های زیر زبانی هستند و باید 10 الی 30 دقیقه قبل از غذا مصرف شوند.
تزریق سم بوتولونیم
جدیدترین روش درمان این بیماری تزریق سم بوتولونیم است. در این روش درمانی، سم بوتولونیم سلول های عصبی که به اسفنکتر دستور انقباض می دهند را به طور موقت فلج می کند. یک بار تزریق این سم می تواند 65 الی 90 درصد افراد مبتلا را به مدت کوتاهی مثلا سه ماه تا یک سال بهبود بخشد. این روش برای درمان افراد مبتلا در سنین 50 سال مناسب است. از این سم برای تشخیص این بیماری نیز استفاده می کنند.
بالون زدن
با این روش عضلات منقبض اسفنکتر کشیده می شوند. در دو سوم بیماران بالون زدن باعث کاهش علائم این بیماری می شود. افرادی که یکبار بالون زده اند، 60 درصد آنها تا یکسال بعد و 25 درصد آنها تا 5 سال بعد از آن بی علامت بوده اند.
جراحی آشالازی یا میوتومی
گاهی تشخیص دکتر متخصص گوارش، انجام این جراحی است. این جراحی به منظور بریدن یک فیبر عضلانی در ناحیه اسفنکتر انجام می شود. در گذشته برای انجام این جراحی شکم و قفسه سینه افراد را باز می کردند، اما امروزه با پیشرفته علم و تکنولوژی با استفاده از یک برش کوچک و لاپاروسکوپ انجام می شود.
قابل توجه است که این جراحی علائم را در 70 تا 90 درصد بیماران کاهش می دهد و این کاهش علائم در 85 درصد افراد مبتلا به مدت 10 سال و در 65 درصد افراد به مدت 20 سال است.
این روش نسبت به روش های درمانی دیگر ماندگارتر، اما گران تر است. این جراحی عوارضی دارد که شما باید از آن با خبر باشید، مثلا باعث اختلال 10 درصدی در بلعیدن و 2 درصد احتمال مرگ افراد ناشی از میوتومی باز و 10 درصد ابتلا به ریفلاکس علامت دار به مدت یک سال می شود.
بوتاکس
بوتاکس آخرین روش درمانی برای افرادی است که جراحی و بالون برای آنها مناسب نیست. بوتاکس، پروتئین تولید شده توسط باکتری است. در این روش درمان این پروتئین تولید شده به ماهیچه های بسیار کوچک بدن شما تزریق می شود. درصد کمی از افراد مبتلا به این بیماری با استفاده از این روش به نتیجه دلخواه خود می رسند.
آیا بیماری اختلال مری درمان خانگی نیز دارد؟
درمان خانگی بیماری آشالازی یا اختلال مری
درمان خانگی و مصرف داروهای گیاهی می تواند علائم این بیماری را تا حدودی کاهش دهد. در ادامه برای شما چند توصیه غذایی برای کاهش علائم بیماری آشالازی داریم.
- به دنبال مصرف غذاهای پوره مانند و نرم باشید، مثلا انواع سوپ، فرنی، خورش و … چون مصرف این غذاها به بلعیدن راحت شما کمک می کند.
- یکی از عواملی که می تواند برای افراد مبتلا به این بیماری کمک کننده باشد، خوردن محصولات لبنی نظیر ماست و شیر و … است، زیرا موجب تسکین ناراحتی های گوارشی می شوند.
- مصرف روزانه حداقل 8 لیوان آب می تواند بسیار مفید باشد.
- استفاده کردن از نعناع در کنار چای یا ماست باعث کاهش ترشح اسید معده می شود.
- مصرف مواد غذایی سرشار از پروتئین مثل مرغ، سویا، ماهی و… بسیار کمک کننده است.
- مصرف غذاهایی با فیبر بالا برای این بیماران مفید است.
- استفاده از زنجبیل برای افراد مبتلا به این بیماری یکی از ملزومات به شمار می رود، چرا که زنجبیل عاملی کمک کننده در هضم غذا است و مانع تپش قلب افراد می شود.
نبایدهای غذایی
ممنوعیت غذایی در بیماری آشالازی یا اختلال مری
بیماری آشالازی هم مانند بیماری های دیگر بایدها و نبایدهایی دارد که باید آنها را رعایت کرد. در این بیماری مواردی وجود دارد که شما باید از آنها دوری کنید:
- مصرف غداهای سرخ شده و تند ممنون است، زیرا باعث تشدید و بدتر شدن علائم می شوند.
- از غذاهایی که شامل کربوهیدرات هستند، نظیر گندم، برنج و سیب زمینی پرهیز کنید؛ زیرا این مواد غذایی دیر هضم هستند.
- مصرف قهوه یا روزانه 2 فنجان چای ممنوع است.
- از مصرف کافئین خود بکاهید.
- از مصرف مرکباتی مثل پرتقال، لیمو و … خودداری کنید، زیرا موجب بازگشت اسید می شوند.
کلام آخر
بیماری آشالازی یا اختلال مری در صورت عدم مراجعه به متخصص گوارش می تواند برای فرد مبتلا بسیار خطرناک باشد، گاهی این عدم مراجعه می تواند منجر به سرطان مری شود. اگر به دنبال پیدا کردن بهترین دکتر متخصص گوارش برای درمان این بیماری هستید و می خواهید هر چه سریع تر روند درمان خود را شروع کنید، سایت دکتر با من برای شما بهترین گزینه است.
شما با مراجعه به این سایت می توانید به بهترین دکتر گوارش در تهران در بیماری مد نظرتان و سایت او در کمترین زمان دسترسی داشته باشید و از او مشاوره بگیرید.
قابل توجه است این سایت در هر ساعت از شبانه روز و حتی در موارد اورژانسی در کنار شما است، پس اصلا نگران نباشید و در اولین فرصت برای مشاوره با پزشک متخصص گوارش اقدام کنید.
آرتریت تمپورال یا آرتریت گیجگاهی چیست و راه پیشگیری از آن
امروزه بیماری های مربوط به سر و سیستم ایمنی در دنیا رواج پیدا کرده است. این بیماری ها باعث دغدغه بسیاری از جوامع بزرگ دنیا شده است و آن ها همواره به دنبال پیدا کردن درمان این نوع از بیماری ها هستند. آرتریت تمپورال یا آرتریت گیجگاهی یک بیماری خود ایمنی است که مربوط به سیستم عصبی می شود.
در ادامه این مقاله به توضیحات تکمیلی در رابطه با این بیماری و راه های درمان و… می پردازیم.
بیماری آرتریت تمپورال یا آرتریت گیجگاهی چیست؟
همان طور که در قسمت بالا اشاره شد، این بیماری یک بیماری خود ایمنی روماتیسمی است. در این بیماری عروقی که وظیفه خون رسانی به سر و مغز را بر عهده دارند، بر اثر عواملی دچار التهاب شده یا آسیب می بینند.
با این که عمدتا شریان های سر مدنظر ما هستند، اما این بیماری می تواند بر شریان های خارج از سر مثل آئورت هم تاثیر گذار باشد و به آنها نیز آسیب جدی بزند. بنابراین افراد باید این بیماری را جدی بگیرند. این بیماری می تواند بیمار را به طور جدی تحت تاثیر قرار دهد. این بیماری از جمله بیماری هایی است که در افراد مسن شایع تر است.
تاریخچه بیماری آرتریت گیجگاهی
هورتون – تاریخچه بیماری آرتریت گیجگاهی
بیماران مبتلا به آرتریت تمپورال یا آرتریت گیجگاهی بیش از صد سال پیش کشف شدند، اما در ابتدا به آن ها توجهی نشد. پس از انتشار مقاله هورتون و همکارانش در سال 1930 و پس از آن، تلاش های چند شخص دیگر در سال1940 این بیماری به عنوان یک بیماری خاص به رسمیت شناخته شد.
پس از آن پزشکان تلاش بسیاری برای درمان این بیماری به وسیله داروها کردند. گلوکوکورتیکوئید پس از شناخته شده این بیماری کشف شد و پس از آن محققان اثر کورتیزون بر روماتیسم مفصلی را ایجاد کردند.
علائم آرتریت تمپورال را بشناسید
علائم آرتریت تمپورال یا آرتریت گیجگاهی
- خستگی
- ضعف
- از دست دادن اشتها
- تب
- کاهش وزن
- درد زبان
- گلودرد
- درد شانه یا لگن
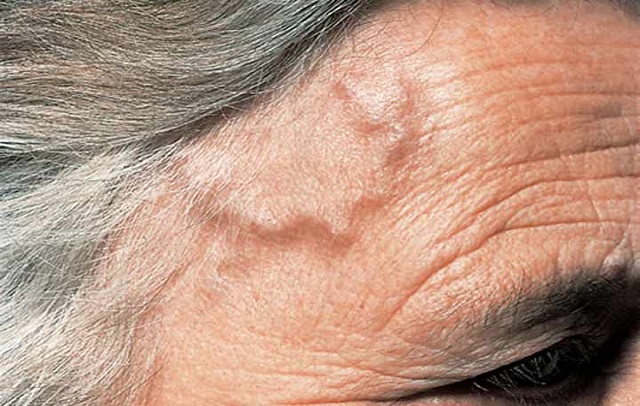
- حساسیت در ناحیه سر و شقیقه پس از برس زدن موها
- اختلال در بینایی
- دوبینی
- تورم در پاها
- تپش یا لرزش قلب
- کاهش عملکرد سیستم ایمنی
- شب ادراری
- بی حسی، سردی و گزگز دست ها یا پاها
علائم ذکر شده در شرایط مختلف می تواند دارای شدت های متفاوتی باشد. اگر این علائم را داشتید، باید حتما به پزشک مراجعه کنید و آن را جدی بگیرید.
عوامل بوجود آورنده آرتریت تمپورال
آرتریت تمپورال یک بیماری خودایمنی است که سلول های ایمنی بدن به بافت سرخرگ حمله می کنند و آنرا از بین می برند. بنابراین می توان گفت که علت خاصی ندارد و می تواند کاملا آنی بوجود آید.
برخی از محققان تشخیص داده اند که عفونت باکتریایی یا ویروسی می تواند در بروز این بیماری دخیل باشد، اما تا این زمان مدرکی برای اثبات یا رد کلی این فرضیه ارائه نشده است.
برخی از ویروس ها یا باکتری های مشکوکی که می توانند در بروز این بیماری دخیل باشند، به شرح زیر هستند:
- ویروس هرپس سیمپلکس
- ویروس اپشتین بار
- کلامیدیا پنومونیه
- مایکوپلاسما
- B19 پاروویروس
تشخیص آرتریت تمپورال
در صورتی که فردی بالای 50 سال سن داشته باشد و اینکه تاکنون به سردردهای موضعی مبتلا نبوده و بعد از این سن مبتلا شده دکتر متخصص اعصاب به احتمال زیاد به آرتریت تمپورال مشکوک خواهد بود. ابتدا به بررسی سر فرد مشکوک به بیماری آرتریت گیجگاهی می پردازد و از طریق معاینه فیزیکی و بررسی شریان های شقیقه و سر می تواند بیماری را تشخیص دهد. سپس دکتر اعصاب از طریق آزمایش خون و بیوپسی بافتی، علائم را بررسی و تشخیص می دهد.
برای بیوپسی متخصص مغز و اعصاب نمونه هایی از شریان تمپورال را از بالا یا جلوی گوش برمی دارد و پس از بررسی زیر میکروسکوپ می تواند از میزان التهاب و تغییرات شریان اطلاع پیدا کند.
درمان بیماری آرتریت تمپورال یا آرتریت گیجگاهی
درمان بیماری آرتریت گیجگاهی
بیماری مذکور باعث کاهش بینایی می شود، با توجه به این موضوع پس از نمونه برداری بافت، تجویز مصرف دارو توسط پزشک متخصص مغز و اعصاب انجام می گیرد. احتمالا پس از مصرف دارو دید شما بهتر خواهد شد و احساس بهتری را خواهید داشت.
یکی از مواردی که برای درمان این بیماری استفاده می شود، کورتیکواستروئیدها هستند. به طور معمول، لازم است که این دارو را یک الی دو سال مصرف کنید. پزشکان معمولا ابتدا با مقادیر دوز بیشتری سعی می کنند که بیماری را تحت کنترل درآورند، سپس این مقادیر را پایین می آورند که بتوان به کمترین دوز لازم برای کنترل التهاب برسند. اگرچه در مواردی برخی از افراد به مصرف دائمی با دوز پایین این دارو مجبور می شوند.
گاهی اوقات پزشک متخصص مغز و اعصاب ممکن است داروی سرکوب کننده سیستم ایمنی تجویز کند. مصرف کورتیکواستروئیدها ممکن است به پوکی استخوان و ضعف عضلات منجر شود، بنابراین پزشک روماتولوژی با تجویز مکمل و ویتامین ها از تحلیل بافت استخوانی جلوگیری می کند.
موارد کمک کننده غیردارویی
همانطور که دریافتیم، مصرف دارو به درمان و بهبود این بیماری کمک می کند. اما باید این نکته را در نظر داشت که سبک زندگی سالم در بهبود این بیماری نیز تاثیر به سزایی دارد.
از جمله مواردی که باید در نظر گرفت:
1.ورزش کنید و پیاده روی داشته باشید.
2.اگر سیگاری هستید، سیگار را ترک کنید.
3.انجام آزمایش قند خون به طور مرتب
4.انجام آزمایش غربالگری استخوان
5.مصرف مکمل ها و ویتامین ها به خصوص ویتامین دی و کلسیم
انواع آرتریت چیست؟
آرتریت تمپورال یا آرتریت گیجگاهی
پس از شناخت کامل این بیماری و راه های درمانی آن، در این بخش به معرفی انواع مختلف این بیماری که تاکنون توسط متخصصان کشف شده اند، خواهیم پرداخت.
آرتریت تاکیاسو
این نوع از آرتریت باعث التهاب دیواره آئورت می شود، از آنجایی که آئورت یکی از شریان های اصلی برای خون رسانی است، بنابراین اکسیژن رسانی به سایر اندام ها را محدود می کند و در نتیجه خطر جدی را به دنبال خواهد داشت. از بین رفتن آئورت باعث می شود که فرد نبض نداشته باشد یا نبض ضعیف بزند.
علائم:
1.مشکل در بینایی
2.مشکل در مفاصل و عضلات
3.تب
4.تعریق شبانه
- کاهش وزن
آرتریت سلول های غول پیکر یا تمپورال
در این نوع از آرتریت شریان هایی که وظیفه خون رسانی به سر و مغز را دارند، دچار التهاب می شوند. این نوع از آرتریت بیشتر در افراد بالای 50 سال دیده می شود. علائم این بیماری با آنفولانزا مشابه است.
علائم:
1.تب
2.سردرد شدید
- احساس ناخوشی در کل بدن
4.درد
5.از دست دادن اشتها
پلی آرتریت نودوزا
این نوع از آرتریت مربوط به شریان های کوچکی است که خون را به اندام های مختلف بدن می برند. بسته به اینکه کدام شریان ها درگیر باشند، علائم متفاوت خواهد بود.
علائم:
1.از دست دادن اشتها
2.تب
3.دردهای عضلانی و مفصلی
4.ضعف
5.خستگی
6.بثورات پوستی که گاها به صورت کبودی ظاهر می شوند.
همچنین ممکن است در پاها احساس درد و خستگی شدید، گزگز و ضعف نیز مشاهده شود.
خطرات بیماری آرتریت گیجگاهی
همان طور که بیان شد، آرتریت تمپورال یک بیماری است که در صورتی که آن را جدی نگیریم، می تواند خطراتی از جمله از دست دادن بینایی، کم کار شدن استخوان ها و حتی در موارد شدید منجر به مرگ شود. بنابراین لازم است به دکتر فوق تخصص مغز و اعصاب مراجعه کرده و درمان خود را در صورت ابتلا هر چه سریعتر شروع کنیم تا گرفتار خطرات و تبعات این بیماری نشویم.
سخن پایانی
امروزه راه های درمانی متعددی در حوزه سلامت ارائه شده اند که به درمان هر چه سریعتر این نوع از بیماری ها کمک می کنند. برای درمان بیماری آرتریت تمپورال می توانیم به دکتر متخصص مغز و اعصاب مشهور در تهران یا سایر شهر ها مراجعه کنیم.
همچنین می توانیم در سایت دکتر با من برای ارتباط با بهترین دکتر متخصص روماتولوژی استفاده کنیم تا درمان خود را به بهترین نحو ممکن انجام بدهیم.
بیماری آپاندیسیت یا آویزه آماس، پیشگیری و راه درمان آن
همه ما در مورد آپاندیس، درد طاقت فرسا و خطرات آن شنیده ایم. در آناتومی بدن انسان آپاندیس در واقع یک لوله توخالی وستیژیال است که از یک طرف بسته و از طرف دیگر به سکوم وصل شده است. سکوم عضوی کیسه مانند بوده که در ابتدا روده بزرگ قرار دارد که روده کوچک محتویاتش را در آن خالی می کند. اما اینکه دقیقا آپاندیس چه کاری انجام می دهد، هنوز مشخص نیست. آپاندیسیت به التهاب آپاندیس گفته می شود که در صورت دچار شدن به آن باید سریعا به پزشک متخصص گوارش مراجعه کرد.
همواره بشر بر این باور بوده که هیچ چیز بدون هدف و معنی در طبیعت وجود ندارد. اگر امروزه همچنان نمی دانیم که آپاندیس دقیقا چه کاری انجام می دهد، به دلیل دانش محدود ما است.
اما با وجود تمام مواردی که گفته شد، آنقدرها هم در رابطه با آپاندیس بی اطلاع نیستیم. اگر می خواهید بدانید آپاندیس دقیقا چیست، وظیفه این عضو از بدن چه بوده و چه چیز موجب التهاب آن می شود، پیشنهاد می کنیم تا انتهای مقاله همراه ما باشید.
تاریخچه و مفهوم کلی آپاندیسیت
تاریخچه آپاندیسیت
سال ها است که بشر در پی هدف و کاربرد دقیق آپاندیس سردرگم مانده است. در قرن 16 میلادی آناتومیست ها توانستند ساختار آن را در بدن شناسایی کنند؛ اما نتوانستند دقیقا مشخص کنند که وظیفه این ارگان چیست. تنها چیزی که در پی مطالعات متوجه شدند، این بود که در پی التهاب آپاندیس، خطرات زیادی گریبان گیر مریض خواهد شد.
در سال 1735 دکتر کلودیوس آمیاند اولین آپندکتومی موفق را در بیمارستان سنت جورج لندن روی یک کودک 11 ساله انجام داد. آپاندیس بیمار به دلیل سنجاقی که قورت داده بود، سوراخ شد. البته لازم به ذکر است که تا سال 1846 بیهوشی عمومی انجام نمی شد و عمل جراحی همراه با تعداد زیادی از پرستاران انجام می گرفت تا بتوانند بیمار را بخاطر شدت درد در جای خود ثابت نگه دارند.
درمان و جراحی آپاندیس در دهه 1880 به طور جدی آغاز شد. با پیشرفت علم و به کارگیری روش های نوین، تا پایان قرن بیستم، جراحی لاپراسکوپی جایگزین جراحی باز شد. در حال حاضر آپاندکتومی لاپاراسکوپی یکی از ایمن ترین و کم عارضه ترین روش های جراحی برای درمان است.
علیرغم مجهول ماندن وظیفه اصلی آپاندیس در بدن، در سال 2008 بالاخره محققان توانستند چند دلیل قانع کننده برای وجود آپاندیس ارائه دهند. یکی از این نقش ها، انباری برای باکتری های ارزشمند، زمانی که دستگاه گوارش فلور مفید روده را از دست می دهد، عنوان شده است.
همچنین آپاندیس در سیستم گوارش و سیستم ایمنی، مکانی را برای تولید سلول های غدد درون ریز در جنین که مولکول های مهمی در تنظیم هموستاز را تولید می کنند، ایجاد کرده است.
دیگر نقش احتمالی آپاندیس در عملکرد سیستم ایمنی در طول سه دهه اول زندگی است که با قرار دادن لکوسیت ها (گلبول های سفید خون) در معرض آنتی ژن های موجود در دستگاه گوارش و در نتیجه تحریک تولید آنتی بادی، ممکن است به تعدیل واکنش های ایمنی در روده کمک کند.
نکته جالب در مورد آپاندیس این است که در تمامی افراد در یک جای ثابت قرار ندارد! دلایل مختلفی مانند بارداری یا عمل جراحی شکم می توانند جای آن را تغییر دهند. بنابراین ممکن است آپاندیس برخی افراد در قسمت های مختلف شکم از جمله پشت روده بزرگ، پشت کبد و حتی در لگن قرار بگیرد.
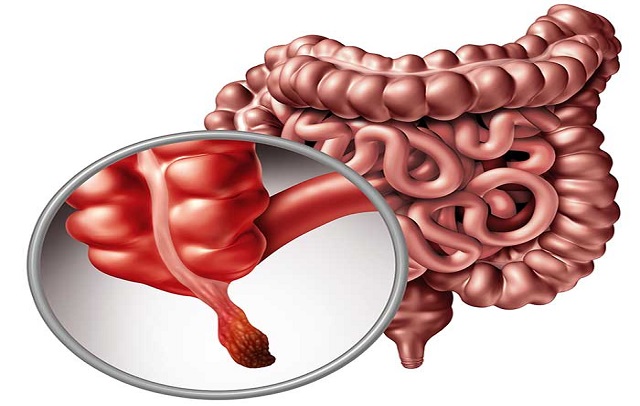
طول آپاندیس معمولاً 8 تا 10 سانتیمتر و عرض آن کمتر از 1.3 سانتیمتر است. حفره آپاندیس در جایی که به سکوم می پیوندد، بسیار باریک تر از انتهای بسته آن است. آپاندیس دارای دیواره های عضلانی است که معمولاً میتوانند ترشحات مخاطی دیوارههای آپاندیس یا هر یک از محتویات رودهای را که به داخل ساختمان نفوذ کردهاند، به داخل سکوم دفع کنند. اگر چیزی دهانه آپاندیس را مسدود کرده یا از بیرون راندن محتویات آن به داخل سکوم جلوگیری کند، ممکن است آپاندیسیت رخ دهد.
آپاندیسیت چیست؟
این بیماری هنگامی اتفاق می افتد که آپاندیس به دلایل مختلفی مسدود شود. بر اساس تحقیقاتی که صورت گرفت، حدود 9 درصد مردم جهان آپاندیسیت را در طول زندگی خود تجربه می کنند. در پی انسداد آپاندیس، باکتری ها داخل آن تکثیر شده و در نتیجه آپاندیس ملتهب می شود و ایجاد درد می کند.
شایع ترین ماده ای که می تواند سبب مسدودسازی دهانه آپاندیس شود، مدفوع است. تورم دیواره های آپاندیس نیز می تواند دهانه را مسدود کند. هنگامی که از تخلیه آپاندیس جلوگیری می شود، مایعات و ترشحات مخاطی در آن جمع شده و منجر به آماس، تورم و اتساع آن می شود. با افزایش اتساع، رگ های خونی آپاندیس بسته می شوند که باعث نکروز (مرگ) بافت آپاندیس می شود.
در همین حال، باکتری هایی که به طور معمول در این قسمت از روده یافت می شوند، شروع به تکثیر کرده و التهاب را بدتر می کنند. آپاندیس که در اثر از بین رفتن بافت ها ضعیف شده و در عین حال تحت فشار فزاینده ای از داخل در اثر اتساع قرار می گیرد، ممکن است بترکد و محتویات آن به داخل حفره شکمی بریزد و غشاهای پوشاننده حفره، اندام های شکمی و خون را آلوده کند.
امنتوم، ورقهای از بافت چربی، اغلب خود را به دور آپاندیس ملتهب میپیچد و ترشحی که معمولاً در نواحی التهاب ایجاد میشود، مانند چسب عمل کرده و آپاندیس را از حفره صفاقی اطراف جدا میکند. فردی که این حمله را تجربه می کند، ممکن است در تمام شکم، فقط در قسمت فوقانی شکم یا در اطراف ناف احساس درد کند. این درد معمولاً خیلی شدید نیست.
آپاندیسیت در مردان حدود دو برابر زنان بیشتر رخ می دهد. همچنین التهاب آپاندیس می تواند در کودکان و زنان باردار نیز اتفاق افتد.
آپاندیسیت حاد
این نوع بیشتر در کودکان و نوجوانان و به طور کلی در سنین 10 تا 30 سال در افراد بسیار شایع است و در مردان بیشتر اتفاق می افتد. در نوع حاد درد کمتر نمی شود، بلکه در 24 ساعت به بیشترین حد خود می رسد. در این نوع آپاندیسیت سریعا باید به پزشک مراجعه کرد؛ چون در صورت عدم مراجعه ممکن است آپاندیس بترکد و نتایج مرگباری به همراه داشته باشد.
آپاندیسیت مزمن
علائم این نوع کمتر از نوع حاد است؛ همچنین افراد، کمتر از نوع حاد به آن مبتلا می شوند. علائم آن نیز به نسبت خفیف تر است و تا زمانی که به نوع حاد تبدیل نشود، نمی توان به راحتی آن را تشخیص داد.
آپاندیسیت در بارداری
از آنجایی که مادران هنگام بارداری دردهای شکمی زیادی را تحمل می کنند، تشخیص در این دوران کمی دشوار است. بنابراین در این شرایط اگر علائم دیگر مانند بی اشتهایی، اسهال، تهوع، استفراغ، خونریزی واژینال و درد در قسمت راست و در پایین شکم حس کردید، حتما به دکتر متخصص گوارش مشهور در تهران و شهرهای دیگر مراجعه کنید.
آپاندیسیت در کودکان
در کودکان یا نوزادان ممکن است ناحیه درد به جای مشخصی محدود نشود و کودک درد را در تمامی شکم خود حس کند. حتی در مواردی هم دیده شده است که کودک هیچ درد را حس نکند. ممکن است در این سنین اسهال یکی از نشانه ها باشد.
شاید کودکان درد را مانند بزرگسالان در قسمت هایی از شکم حس نکنند؛ اما همچنان یکی از شایع ترین نشانه ها، درد شکمی است. در این شرایط به پزشک گوارش اطفال مراجعه کنید.
علائم آپاندیسیت را بشناسید
علائم آپاندیسیت
علائم در افراد می تواند متفاوت باشد. تشخیص در کودکان، سالمندان و زنان باردار نسبت به دیگر افراد دشوارتر است. شایع ترین علامت این بیماری، درد شکمی است؛ درد معمولا از اطراف ناف و وسط و بالای شکم شروع می شود. ممکن است در ابتدا درد جزئی باشد و به مرور زمان بیشتر و شدیدتر شود. همچنین این درد می تواند با از دست دادن اشتها، حالت تهوع، استفراغ و تب خفیف همراه شود.
درد شکمی به مرور به سمت پایین و سمت راست شکم انتقال پیدا می کند. اغلب 12 تا 24 ساعت پس از شروع اولین علائم، درد در نقطه ای به نام مک برنی در بالای آپاندیس متمرکز می شود. علائم دیگر عبارت هستند از:
- درد یا حساسیت شکمی که هنگام سرفه، عطسه، تنفس یا حرکت بیشتر می شود.
- شکم متورم
- یبوست
- اسهال
- عدم توانایی در عبور گاز
- از دست دادن اشتها
- تب با درجه پایین
- تهوع و استفراغ
خطرات آپاندیسیت
خطرات آپاندیسیت
اجتناب کردن از درمان می تواند برای سلامتی افراد بسیار خطرناک و حتی کشنده باشد. زمانی که آپاندیسیت درمان نشود، چرک ها و باکتری ها در آپاندیس تجمع می کنند و باعث تورم آن می شوند. در نتیجه این امر دیواره های آپاندیس آسیب می بیند و تمامی باکتری ها و عفونت ها به داخل شکم راه پیدا می کنند. با اینکه هیچ ترکیدن و انفجاری در این میان رخ نمی دهد، اما از این رویداد به عنوان ترکیدن آپاندیس یاد می شود. زمانی که باکتری ها و عفونت در شکم پخش می شود، بیماران اغلب نشانه های دیگر از جمله تب را بروز می دهند.
پاره شدن آپاندیس بین 48 تا 72 ساعت پس از دیده شدن علائم، گزارش شده است. پاره شدن آپاندیس یک مورد اورژانسی است و باید فورا به آن رسیدگی شود؛ زیرا در اثر رسیدگی نکردن به آن، می تواند باعث پخش باکتری و عفونت در کل بدن، آپسه، سپسیس (عفونت در جریان خون) و حتی مرگ شود.
اگر تشخیص پزشک در سایت دکتر متخصص گوارش یا حضوری بر این باشد که آپاندیس شما دچار پارگی شده است، باید سریعا برای جراحی آماده شوید تا آپاندیس پاره شده از بدن شما برداشته و محتویات آلوده شکم خالی شود. همچنین پس از آن معمولا پزشک دوره ای طولانی از آنتی بیوتیک ها را برای شما تجویز می کند تا مطمئن شود که تمامی باکتری ها از بین رفته اند.
پارگی آپاندیس می تواند منجر به عفونت های دردناک شود، از جمله:
- پریتونیت
- آبسه
- سپسیس
که در ادامه هر کدام را به تفکیک توضیح خواهیم داد.
پریتونیت
هنگامی که آپاندیس پاره می شود، باکتری ها به داخل شکم رها شده و پوشش حفره شکمی یا صفاق ممکن است عفونی و ملتهب شود. به این جریان پریتونیت گفته می شود که می تواند بسیار خطرناک و حتی کشنده باشد.
علائم پریتونیت می تواند شامل موارد زیر باشد:
- ضربان قلب سریع
- تب شدید
- تنگی نفس یا تنفس سریع
- درد شدید و مداوم شکم
برای درمان نیز پزشک آنتی بیوتیک تجویز کرده و از روش جراحی برای درمان آپاندیسیت استفاده می کند.
آبسه
آبسه به کیسه ای پر از چرک گفته می شود که دردناک است و اطراف آپاندیس پاره شده ایجاد می شود. برای از بین بردن این کیسه، آبسه را باید تخلیه و آنتی بیوتیک مصرف شود. ممکن است در هنگام جراحی، آبسه تخلیه شود. در غیر این صورت قبل از عمل جراحی آبسه را با یک سوزن تخلیه می کنند. برای انجام این عمل جراحی پزشکان از بیهوشی استفاده کرده و برای هدایت کردن عمل، جراح از سی تی اسکن یا سونوگرافی استفاده می کند.
سپسیس
در مواردی بسیار نادر ممکن است باکتری ها به دلیل پاره شدن آبسه وارد جریان خون شده و به تمام بدن شما منتقل شوند. این اتفاق بسیار خطرناک است و به عنوان سپسیس از آن یاد می شود. علائم سپسیس عبارت هستند از:
- دمای بالا یا پایین بدن
- گیجی
- خواب آلودگی شدید
- تنگی نفس
سپسیس یک مورد اورژانسی است که باعث مرگ یک نفر از هر سه نفر می شود. اگر احتمال می دهید که سپسیس دارید، باید سریعا به بخش اورژانس مراجعه کنید.
تشخیص آپاندیسیت
تشخیص آپاندیسیت
برای اینکه بتوان آپاندیسیت را تشخیص داد، هیچ تست واحدی وجود ندارد. برای تشخیص معمولا یه روش های گوناگون وضع بیمار را مورد بررسی قرار می دهند. اگر نتوانند دلایل دیگری برای وضعیت شخص پیدا کنند، آپاندیسیت را به عنوان دلیل اصلی انتخاب می کنند.
برای شروع ابتدا بهترین دکتر متخصص گوارش با معاینه فیزیکی برای بررسی قسمت پایین سمت راست شکم، بیمار را برای تورم یا سفتی چک می کند. پس از آن ممکن است پزشک چند آزمایش دیگر برای مطمئن شدن تجویز کند.
آزمایش خون
برای بررسی وضعیت بیمار، ممکن است پزشک آزمایش خون کامل تجویز کند؛ زیرا معمولا با عفونت باکتریایی همراه است. عفونت در دستگاه ادراری یا سایر اندام های شکمی نیز ممکن است علائمی مشابه ایجاد کنند.
آزمایش ادرار
برای اینکه سنگ کلیه یا عفونت دستگاه ادراری از احتمالات حذف شود، از آزمایش ادرار استفاده می کنند.
تست حاملگی
حاملگی خارج از رحم ممکن است با آپاندیسیت اشتباه گرفته شود. زمانی این اتفاق می افتد که یک تخمک بارور شده به جای رحم، در لوله فالوپ، لانه گزینی کند. این امر خود می تواند یک مورد اورژانسی باشد. اگر مشکوک به بارداری خارج از رحم باشید، از شما تست خون یا ادرار گرفته می شود. همچنین ممکن است برای تشخیص از سونوگرافی ترانس واژینال استفاده کنند.
معاینه لگن
در کیس زنان علائم شما ممکن است ناشی از بیماری التهابی لگن، کیست تخمدان یا بیماری دیگری باشد که بر اندام های تناسلی شما تأثیر گذاشته است. برای همین پزشک ممکن است معاینه لگنی انجام دهد.
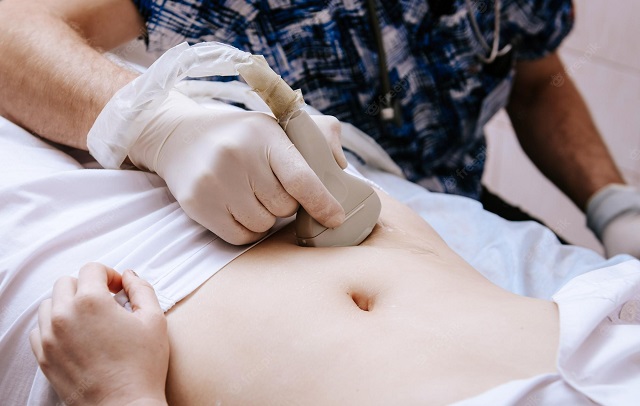
تصویربرداری از شکم
برای بررسی دقیق تر، پزشک ممکن است آزمایش های تصویربرداری از شکم را تجویز کند. این می تواند به بررسی علائم التهاب، آبسه یا سایر مشکلات آپاندیس کمک کند. همچنین این تصویربرداری به پزشک کمک خواهد کرد تا سایر علل وضعیت بیمار مانند آبسه شکمی، نهفتگی مدفوع و بیماری التهابی روده را شناسایی کند.
تصویربرداری از قفسه سینه
ذات الریه نیز می تواند علائمی شبیه آپاندیسیت ایجاد کند؛ البته اگر در قسمت پایین سمت راست ریه باشد. اگر پزشک احتمال ذات الریه دهد، ممکن است عکس قفسه سینه تجویز کند. همچنین برای مشاهده دقیق تر ممکن است سونوگرافی یا سی تی اسکن نیز تجویز شود.
روش درمان آپاندیسیت
هیچ روش درمانی خانگی برای درمان آپاندیسیت وجود ندارد. اگر علائم نگران کننده ای مشاهده کردید، باید سریعا به اورژانس بروید و تحت نظر دکتر متخصص گوارش مشهور در تهران یا شهر خودتان قرار بگیرید. آپاندیسیت معمولا با جراحی و برداشتن آپاندیس و تجویز آنتی بیوتیک درمان می شود. اگر با توجه به سی تی اسکن شخص مشخص شود که آبسه ای در بدن شما به وجود آمده است، دکتر متخصص گوارش ابتدا آنتی بیوتیک تجویز کرده و سپس آپاندیس را از بدن خارج می کند. به عمل برداشتن آپاندیس، آپاندکتومی گفته می شود.
در موارد نادر و در صورت خفیف بودن علائم، ممکن است تنها مصرف آنتی بیوتیک برای درمان کافی باشد؛ اما در اکثر موارد باید با جراحی، آپاندیس را از بدن خارج کرد.
سخن آخر
اگر با آپاندیسیت به عنوان یک موقعیت اضطراری و اورژانسی رفتار نشود، می تواند بسیار خطرناک باشد. پارگی آپاندیس باعث عفونت گسترده ای می شود که می تواند کشنده باشد. اگر درد شدید شکمی دارید، حتما به پزشک مراجعه کنید.
البته هر شکم دردی گواه بر آپاندیسیت نیست و موارد دیگر از جمله ذات الریه و عفونت های شکمی می توانند علائم مشابه داشته باشند.
گاهی ممکن است تنها با آنتی بیوتیک درمان شوید؛ ولی در اکثر موارد باید از جراحی برای خارج کردن آپاندیس استفاده کرد. از آنجایی بیماری های زیادی علائم مشابهی دارند، شما عزیزان می توانید برای اطمینان از وضعیت خود به صورت آنلاین و با مراجعه به سایت دکتر متخصص گوارش، ویزیت شوید. کافی است در سایت دکتر با من با بهترین دکتر متخصص داخلی ارتباط برقرار کرده و علائم خود را ابتدا در آن جا چک کنید و سپس برای اطمینان بیشتر و معاینه بالینی به دکتر متخصص گوارش مراجعه کنید.