بیماری ALS یا آمیوتروفیک لاترال اسکلروزیس چیست و چه علائمی دارد؟
آمیوتروفیک لاترال اسکلروزیس یا ALS موضوع مورد بررسی این مقاله است. تاکنون مشخص نشده که علت اصلی این بیماری چیست؛ اما می توان گفت که دلیل بروز این بیماری با مشکلات ژنتیک و عوامل محیطی ارتباط دارد. همچنین تاکنون درمانی قطعی برای این بیماری تعیین نشده است؛ اما مواردی وجود دارد که می تواند کنترل کننده علائم این بیماری باشد. این موارد عبارتند از: روش های دارو درمانی، کار درمانی، فیزیوتراپی، گفتار درمانی و غیره. با این مقاله همراه شوید و آن را تا انتها مطالعه کنید.
تاریخچه این بیماری
بازیکن بیسبال (لو گریگ)
آمیوتروفیک کلمه ای مربوط به زبان یونانی است. شناسایی آمیوتروفیک لاترال اسکلروزیس (ALS) برای اولین بار مربوط به ژان مارتین شارکو (متخصص مغز و اعصاب فرانسوی) می شود. اما در سال 1939 بیشتر در سطح بین المللی شناخته شد؛ زیرا یکی از محبوب ترین بازیکنان بیسبال (لو گریگ) به این بیماری مبتلا شد.
در واقع می توان گفت تا پیش از این اتفاق، این بیماری تقریبا ناشناخته بود. مواجهه این شخص با این بیماری موجب شد که آگاهی عمومی راجع به بیماری مورد نظر افزایش پیدا کند. به همین علت است این بیماری سال ها، بیماری لو گریگ نامیده می شد.
آمیوتروفیک لاترال اسکلروزیس چیست؟
این بیماری به عنوان یک بیماری پیش رونده سیستم عصبی با نام اسکلروز جانبی آمیوتروفیک هم شناخته می شود. این بیماری تاثیر قابل توجهی بر سلول های عصبی مغز و نخاع دارد و موجب از بین رفتن کنترل عضلانی می شود.
علل بروز بیماری ALS
تاکنون پزشکان و محققان موفق به کشف دلیل این بیماری نشده اند؛ با این حال شواهد نشان دهنده این است که ژنتیک و عوامل محیطی از موارد اثرگذار در بروز این بیماری هستند.
علائم آن چیست؟
علائم بیماری ALS
ممکن است علائم شخص مبتلا به این بیماری به حدی خفیف باشد که امکان تشخیص آن وجود نداشته باشد؛ اما این علائم به صورت تدریجی تبدیل به ضعف یا آتروفی آشکار می شوند. علائم اولیه این بیماری عبارتند از:
- مشکلات تنفسی
- گرفتگی عضله ها
- مشکل در مواردی مانند جویدن یا بلعیدن
- گفتار نامشخص و اختلال در تکلم
- ضعف عضلانی که تاثیر قابل توجهی بر بازو، گردن، ساق پا یا دیافراگم خواهد داشت.
پیشرفت این بیماری منجر به سرایت ضعف عضلانی و آتروفی به قسمت های دیگر بدن می شود. ممکن است افراد با مشکلاتی مانند حرکت، صحبت کردن یا کنار هم قرار دادن کلمه ها (دیس آرتری)، بلع (دیسفاژی) و تنگی نفس مواجه شوند. اگرچه توالی علائمی که به تدریج در حال ظهور و افزایش سرعت پیشروی بیماری می شوند، می تواند در افراد مختلف، متفاوت باشد. در نهایت چنین افرادی توانایی ایستادن یا راه رفتن، بیرون آمدن از رختخواب یا استفاده از دست ها و بازوهای خود را از دست می دهند.
افرادی که به این بیماری مبتلا هستند، اغلب در بلع و جویدن غذا دچار مشکل می شوند که غذا خوردن را دشوار می کند. این در حالی است که معمولا سوخت و ساز این افراد بیش از سایرین است. با توجه به این موارد احتمال بروز سوءتغذیه یا کاهش وزن شدید در افراد مبتلا به این بیماری وجود خواهد داشت.
معمولا افراد مبتلا به این عارضه دارای توانایی تفکر، درک بسیار بالا و حل مسئله را ندارند؛ به همین علت با گذشت زمان با مواردی مانند اختلالات عصبی، اضطراب و افسردگی مواجه می شوند. برخی از شواهد نشان می دهند که حتی امکان دارد برخی از افراد درگیر با این بیماری در طول زمان به نوعی از زوال عقل نیز دچار شوند.
در نهایت توانایی نفس کشیدن افراد مبتلا به این بیماری از بین خواهد رفت و باید با وابستگی به دستگاه تنفس مصنوعی زندگی کنند. همچنین در مرحله های بعدی بیماری، خطر ابتلا به ذات الریه در افراد مبتلا افزایش پیدا می کند. احتمال بروز نوروپاتی دردناک (بیماری با صدمه عصبی) نیز در برخی از افراد مبتلا به این بیماری وجود دارد. شدیدتر شدن مشکلات تنفسی در بیماران مبتلا موجب کوتاه تر شدن طول عمر آنها خواهد شد؛ زیرا نارسایی تنفسی را می توان شایع ترین دلیل مرگ در این گونه از بیماران در نظر گرفت.
تاثیر ژنتیک روی این بیماری ALS
در سال 1993 داشمندان کشف کردند که جهش در ژنی به نام SOD1 ارتباطی با برخی از موارد آمیوتروفیک لاترال اسکلروزیس خانوادگی دارد. از آن زمان شناسایی بیش از دوازده جهش ژنتیکی دیگر نیز انجام شده است که بسیاری از آنها از طریق تحقیقاتی که توسط NINDS پشتیبانی شده است، به دست آمده اند.
تحقیقاتی که روی جهش های ژنی خاص انجام شده، نشان دهنده این است که تغییرات در پردازش مولکول های RNA موجب تخریب نورون های حرکتی خواهد شد. در حقیقت نقص در مولکول RNA سبب می شود پروتئین سازی در بدن مختل شود که همین امر افزایش دهنده احتمال ابتلا به این عارضه است.
فاکتورهای محیطی در ابتلا به بیماری ALS
محققان در حال بررسی این موضوع هستند که عوامل محیطی چه تاثیری در زمینه ابتلا به این بیماری را دارند که این عوامل عبارتند از: قرارگیری در معرض عوامل سمی یا عفونی، آسیب های فیزیکی، رژیم غذایی، ویروس ها و عوامل رفتاری و محیطی.
برای مثال قرارگیری در معرض سموم یا فعالیت بدنی دشوار را می توان از دلایل احتمالی این موضوع در نظر گرفت که علت بالا بودن احتمال ابتلا به بیماری آمیوتروفیک لاترال اسکلروزیس در برخی از جانبازان و ورزشکاران چیست.
تحقیقاتی که در حال حاضر در حال اجرا هستند، این موضوع را نشان می دهند که برخی از عوامل مانند مصرف سیگار نیز تاثیر مستقیمی بر ایجاد یا پیشروی این عارضه دارند.
دکتر با من از قابلیت ارائه خدمات پزشکی مورد نیاز مراجعه کنندگان (شامل مشاوره پزشکی و محصولات پزشکی) برخوردار است. این مجموعه علاوه بر ساده تر کردن برقراری ارتباط میان پزشکان و مراجعه کنندگان به مواردی مانند مشخصات و نحوه دسترسی به هر پزشک اشاره می کند.
انواع این بیماری را بشناسید
انواع بیماری ALS
با توجه به نامشخص بودن علت این بیماری، در نظر گرفتن دسته بندی علمی بر اساس منشا بیماری برای آن ممکن نیست. اما پزشکان به یک طبقه بندی برای این بیماری اشاره کرده اند که بر اساس علائم بالینی و سطوح آن انجام شده است:
- اسکلروز جانبی اولیه
- اسکلروز کلاسیک
- اسکلروز ژنتیکی
- فلج بولبر
- آتروفی عضلانی
ظهور اولین علامت این بیماری اغلب در دست یا بازو است و می تواند خود را با موارد ساده ای مانند نوشتن، چرخاندن کلید در قفل یا بستن دکمه های پیراهن نشان دهد. این بیماری بر اساس محل بروز علائم به دو دسته طبقه بندی می شوند:
- Limb onset ALS: در این نوع از بیماری، بروز نخستین علائم در بازوها یا پاها خواهد بود.
- Bulbar onset ALS: بروز نخستین علائم افراد مبتلا با مواردی مانند مشکلات گفتاری و بلع خود را نشان می دهد.
راه های درمان بیماری آمیوتروفیک لاترال اسکلروزیس
راه های درمان بیماری ALS
هیچ گونه درمان قطعی وجود ندارد که نورون های حرکتی آسیب دیده در بیماری را بازسازی کند. اما تعداد زیادی از راهکارهای درمانی می تواند علائم این بیماری را کنترل کند.
علاوه بر پزشکان که برای درمان این بیماری تلاش می کنند، مجموعه ای از فیزیوتراپ ها، داروسازان، متخصصان تغذیه، مددکاران اجتماعی، پرستاران منزل و آزمایشگاه، روانشناسان بالینی و تکنسین های مهندسی پزشکی نیز می توانند در زمینه درمان این بیماری کمک کننده باشند. این تیم ها می توانند طراحی یک برنامه درمانی فردی را انجام دهند و تجهیزات ویژه ای را تا حد امکان ایجاد کنند که به حفظ تحرک و راحتی افراد کمک کند.
داروی بیماری ALS
داروهایی وجود دارند که توسط سازمان غذا و دارو تایید شده اند و تجویز آنها برای درمان بیماران انجام می شود. این داروها عبارتند از:
- ریلوزول
این داروی خوراکی سطح گلوتامات را کاهش می دهد و از آسیب به نورون های حرکتی می کاهد. ریلوزول سبب کند شدن روند بیماری می شود و همچنین مانع از شدت پیدا کردن علائم این بیماری خواهد شد. تحقیقات نشان دهنده این است که این دارو تاثیر قابل توجهی در افزایش طول عمر افراد بیمار نیز خواهد داشت.
- اداراون
تزریق این دارو به صورت داخل وریدی برای بیمار انجام می شود و نقش مهمی را در کاهش علائم آمیوتروفیک لاترال اسکلروزیس یا ALS خواهد داشت.
علاوه بر این داروها پزشکان می توانند به تجویز داروهایی بپردازند که می توانند علائم این بیماری را کنترل کنند. اغلب تجویز داروهای ضدافسردگی برای درمان افسردگی، اختلالات خواب و اختلالات عصبی در نتیجه بروز ALS صورت می گیرد. بیمار باید تحت نظر بهترین دکتر مغز و اعصاب در این زمینه قرار گیرد تا علائمی مانند بزاق بیش از حد، گرفتگی عضله ها، یبوست و غیره درمان شوند.
فیزیوتراپی و کار درمانی بیماران ALS
فیزیوتراپی از درمان های موثری است که برای بهبود عملکرد حرکتی بیماران در نظر گرفته می شود. فیزیوتراپیست ها معمولا توصیه می کنند که این بیماران تمریناتی مانند ورزش های هوازی ملایم، پیاده روی و شنا را اجرا کنند تا از اسپاسم عضلانی جلوگیری شود و عضلات خود را تقویت کنند.
درمانگر میزان پیشرفت بیماری و علائم وی را در نظر می گیرد و دستگاه هایی را پیشنهاد می کند که عبارتند از: بریس، رمپ، واکر و ویلچر. بیماران می توانند از این دستگاه های کمک حرکتی استفاده کرده و عملکرد خود را بهتر کنند.
گفتار درمانی
اختلال در گفتار را می توان از علائم این بیماری در نظر گرفت. مراجعه به گفتار درمانگر به منظور درمان این گونه از اختلالات توصیه می شود. ممکن است در افراد مبتلا بروز اختلالات گفتاری کمتر رخ دهد و گفتار درمانگر مجموعه ای از روش های بالینی را اجرا کند که تنها با این روش به تقویت توانایی ارتباط با دیگران در چنین افرادی بپردازد.
در مواردی ممکن است بیمار به طور کامل فاقد توانایی تکلم باشد؛ در این صورت گفتار درمانگر از روش های مبتنی بر رایانه استفاده می کند تا ابزارهایی برای ردیابی چشم را مورد استفاده قرار دهد و با سایر روش ها به برقراری ارتباط کمک کند.
درمان علائم تغذیه ای بیماری آمیوتروفیک لاترال اسکلروزیس
متخصصان تغذیه به آموزش به بیماران و مراقبان می پردازند تا آنها از چگونگی مصرف وعده های غذایی کوچک در طول روز آگاهی پیدا کنند که بیمار به اندازه کافی کالری، مایعات کافی و فیبر دریافت کند. همچنین توصیه این است که پرهیز از خوردن غذاهایی که بلع دشواری دارند، همواره مورد توجه قرار گیرد.
ممکن است در درجه های شدید این بیماری، افراد از دستگاه های مکنده استفاده کنند تا مایعات یا بزاق اضافی خارج شوند و از خفگی جلوگیری کنند. در هنگام عدم توانایی افراد در غذا خوردن، ممکن است توصیه پزشکان این باشد که با قرار دادن یک لوله تغذیه موجب کاهش یافتن خطر خفگی و ذات الریه (که می تواند در نتیجه استنشاق مایعات به ریه ها رخ دهد) باشد.
کنترل علائم تنفسی بیماری
با پیشرفت بیماری، ممکن است افراد نیازمند تهویه مکانیکی یا دستگاه تنفس مصنوعی باشند. پزشکان با قرار دادن یک لوله تنفسی از طریق دهان یا با جراحی یک سوراخ در جلوی گردن، لوله ای منتهی به نای را وارد می کنند (تراکئوستومی). درست است که کنترل علائم تنفسی از طریق این روش ها می تواند موجب کاهش یافتن مشکلات تنفسی و طولانی شدن بقا شود؛ اما بر پیشروی این بیماری تاثیری نخواهد داشت.
پیشگیری از بیماری
دلیل اصلی بیماری آمیوتروفیک لاترال اسکلروزیس به عنوان نوعی از بیماری عصبی پیشرونده تاکنون کشف نشده است. در نتیجه نمی توان روشی قطعی در نظر گرفت که از این بیماری پیشگیری کند. اما می توان روش های درمانی مطرح شده را انجام داد تا از پیشرفت علائم این بیماری جلوگیری کرد. توجه داشته باشید که با مشاهده هر کدام از علائم اولیه این بیماری، مراجعه به بهترین دکتر متخصص مغز و اعصاب باید در اسرع وقت انجام شود. به این ترتیب با بروز علائم اصلی می توان به کنترل بیماری پرداخت.
روش های تشخیص بیماری ALS
تشخیص بیماری بر اساس شواهد و علائم انجام می شود. اما برای تشخیص مرحله بیماری در افراد مبتلا می توان روش های زیر را مورد استفاده قرار داد:
- تصویربرداری تشدید مغناطیسی (MRI) برای تصویربرداری از مغز و نخاع که میزان آسیب دیدگی نورون های حرکتی بررسی شود.
- الکترومیوگرافی (EMG) به منظور بررسی عملکرد سلول های عضلانی
- آزمایش خون و ادرار به منظور چکاپ کامل بیماری و بررسی ابتلا به بیماری های مشابه دیگر
- بیوپسی عضلات برای ارزیابی وضعیت بیمار از لحاظ ابتلا به بیماری های دیگر
تجویز هر کدام از روش های فوق باید تحت نظر پزشک انجام شود و بستگی به شرایط بیمار دارد. علائم اولیه این بیماری با ناتوانی در بازوها یا پاها نمایان می شود که با مشاهده چنین علائمی باید به دکتر متخصص مغز و اعصاب مشهور در تهران و شهرهای دیگر مراجعه کرد.
دکتر با من لیستی از بهترین پزشکان و متخصصان را گردآوری کرده است. در نتیجه افراد می توانند از موقعیت مکانی، روش دسترسی، مشخصات، شماره تلفن تماس و موارد دیگر مربوط به هر پزشک آگاه شوند تا انتخابی معقول و منطقی داشته باشند.
خطرات این بیماری و طول عمر مبتلایان
آغاز علائم بیماری آمیوتروفیک لاترال اسکلروزیس یا ALS که بسیار نادر و کمیاب است، اغلب انقباض عضلانی و ضعف در اندام یا گفتار نامشخص را به همراه دارد. در نهایت این بیماری می تواند تاثیر قابل توجهی بر صحبت کردن، غذا خوردن، کنترل ماهیچه های دخیل در حرکت و تنفس داشته باشد.
طول عمر افراد مبتلا به این بیماری به میزان پیشروی بیماری بستگی دارد. معمولا عمر افرادی که علائم تنفسی در آنها شدیدتر است، بعد از بیماری در حدود 3 تا 5 سال خواهد بود.
دکتر با من توانسته است مجموعه ای از بهترین متخصصان را معرفی کند تا افراد متقاضی این متخصصان را بررسی و ارزیابی کنند، برای پیگیری این بیماری وقت را از دست ندهند و انتخابی مطلوب داشته باشند.
کلام آخر
آمیوتروفیک لاترال اسکلروزیس یا ALS که به آن بیماری نورون حرکتی نیز گفته می شود، اختلالی برنده و پیشرونده است که سلول های عصبی ای که وظیفه کنترل حرکات ارادی عضله را دارند، تخریب می کند.
این سلول ها نورون های حرکتی نامیده می شود که متصل شدن آنها از مغز و از طریق ساقه مغز یا طناب نخاعی به عضلات انجام می شود؛ این عضلات وظیفه دارند که حرکات بازو با قفسه سینه، دهان و گلو را کنترل کنند. این سلول ها در افراد مبتلا از بین می روند و موجب تحلیل رفتگی بافت عضلانی می شوند.
اسکلروز جانبی آمیوتروفیک روی عملکرد حسی بیمار یا قابلیت های ذهنی وی تاثیری ندارد. نورون های غیر حرکتی دیگر مانند نورون های حسی که ارسال اطلاعات را از اعضای حسی بدن به مغز انجام می دهند، سالم باقی می مانند. افرادی که در این زمینه به دنبال سایت دکتر متخصص مغز و اعصاب هستند، برای کسب اطلاعات بیشتر می توانند به وب سایت دکتر با من مراجعه کنند و پزشکان معرفی شده در این مجموعه را مورد بررسی قرار دهند.
آمنوره یا فقدان قاعدگی چیست و انواع آن
آیا می دانید رحم در کدام قسمت بدن انسان قرار گرفته است؟ آیا با آناتومی رحم آشنایی دارید؟ در مورد بیماری ها و خطراتی که رحم را در معرض خطر قرار می دهند، مانند آمنوره چطور؟
رحم جزو دستگاه های مهم تولید مثل در زنان است که لانه گزینی و تشکیل جنین تا خروج نوزاد در آن انجام می شود. این عضو مهم بدن زنان نیز مانند بقیه دستگاه های بدن انسان می تواند دچار بیماری های مختلف و بعضا خطرناکی شود که باعث اختلال در کارکرد درست آن خواهند شد. یکی از این مشکلات، بی دشتانی نام دارد که در این مقاله قرار است به جزئیات آن بپردازیم.
آمنوره یا معادل فارسی آن یعنی بی دشتانی، به عنوان یک بیماری شناخته نمی شود؛ اما می توان از آن به عنوان یکی از مشکلاتی نام برد که اگر درمان نشود، در طول زمان قابلیت تبدیل شدن به یک خطر جدی برای زنان در سن باروری را دارد.
قاعدگی در اکثر بانوان بعد از رسیدن به سن بلوغ آغاز می شود و به طور طبیعی انتظار بر این است که تا 50 سالگی این روند سیر طبیعی خود را حفظ کند. اما اگر در دورانی که یک خانم در سن باروری قرار دارد، قاعدگی رخ ندهد، این بیماری اتفاق خواهد افتاد.
بیماری آمنوره به چه معنی است؟
قاعدگی یکی از مهم ترین چرخه های بدن بانوان بوده که نشان دهنده سلامت رحم است. درست است که کارکرد اصلی رحم، بارداری است، اما سلامت رحم روی دیگر جنبه های بدن انسان نیز تاثیر بسیار می گذارد. اگر به هر دلیلی این چرخه به درستی انجام نپذیرد، فرد را دچار مشکل متعددی می کند. اما این عدم خونریزی به چه معنا است و در چه زمان هایی اتفاق می افتد؟
اگر بخواهیم در یک جمله آمنوره را تعریف کنیم، باید بدین صورت بگوییم که همان عدم قاعدگی در دوره مورد توقع است. قطع دوره های قاعدگی در دوران بارداری یا حتی شیردهی اتفاق می افتد که کاملا طبیعی است.
علل دیگر قطع قاعدگی کیست تخمدان، یائسگی، دوران شیردهی، بروز مشکل در غددی که هورمون های بدن را تنظیم می کنند و … هستند که همگی نیاز به مراجعه به دکتر متخصص زنان مشهور در تهران و دیگر شهرهای ایران و مراقبت های پزشکی دارند.
تاریخچه این بیماری چیست؟
بقراط
در بعضی از متون و گزارشات اولیه علائم این بیماری گزارش شده است، یکی از این متون متعلق به پزشک یونانی به نام بقراط است که حدود 400 سال قبل از میلاد نوعی خونریزی غیر طبیعی در دوران قاعدگی را توصیف کرده بود. توصیفات بقراط از علائم مشاهده شده، خبر از بروز بیماری ناشی از این خونریزی غیر طبیعی می دهد.
آمنوره چند نوع دارد؟
عدم قاعدگی دو نوع دارد:
- آمنوره اولیه
- آمنوره ثانویه
آمنوره اولیه
در این شکل از عدم قاعدگی یا آمنوره اولیه، دکتر متخصص زنان با کیستی مواجه می شود که به سن بلوغ رسیده است، اما دوران پریود آغاز نشده است. از مهم ترین دلایل وقوع این عدم آغاز خونریزی می توان به مشکلات ژنتیکی، نقص های مادرزادی، تکمیل نشدن رشد لوله های فالوپ در جنین و اتصال نادرست لوله های رحمی اشاره کرد. نکته حائز اهمیت این است که در دنیای پیشرفته امروزی می توان گفت که در اغلب کشورهای در حال پیشرفت و پیشرفته این مشکل تقریبا وجود ندارد یا به آسانی قابل درمان است.
آمنوره ثانویه
در این مدل متخصصین با مواردی مواجه خواهند شد که در ابتدا، قاعدگی در رحم روال طبیعی خود را آغاز کرده است، اما در ادامه بیش از سه ماه چرخه قاعدگی اتفاق نخواهد افتاد. این مشکل دلایل بسیار زیادی می تواند داشته باشد که علل آن به شرح زیر است:
- اختلال در سیستم تولید مثل زنان
- استرس
- ابتلا به بیماری هایی مانند تومورهای مغزی
- مصرف داروهای اعصاب مانند داروهایی که برای اسکیزوفرنی تجویز می شوند.
- بیش فعالی غده تیروئید
- سندرم تخمدان پلی کیستیک
- استرس، اضطراب و نگرانی بیش از حد
- افسردگی
- کاهش توده چربی بدن
- کاهش وزن ناگهانی
- افزایش وزن ناگهانی
- ورزش طاقت فرسا و بیش از اندازه
- کورتاژ
- عفونت های شدید لگنی
چه زمانی نیاز است به پزشک مراجعه کنید؟
همانطور که در مطالب بالا عنوان کردیم، زمانی که بیش از سه دوره عدم چرخه قاعدگی تجربه شد، فرد باید به دکتر متخصص زنان یا سایت دکتر هورمون شناس مراجعه کند. پزشک متخصص با گرفتن شرح حال از بیمار، ابتدا تشخیص می دهد که فرد حامله شده یا اینکه یائسه است و در صورت منفی بودن جواب، به دنبال عامل ایجاد کننده این مشکل می گردد. وجود علائم زیر، پزشک را به تشخیص مشکلات دیگر هدایت می کند:
- گر گرفتگی
- نمایان شدن قطرات شیر از سینه ها
- خشکی واژن
- سردرد
- اختلال در بینایی
- آکنه
- رشد موهای زائد در صورت و بدن
آیا می توان از بروز آمنوره جلوگیری کرد؟
جلوگیری از بروز آمنوره
سبک زندگی صحیح، تاثیر بسیار زیادی بر سلامت جسم و روان انسان دارد. همانطور که اشاره شد، مشکلات خلق و خو، مشکلات مربوط به پرخوری افراطی یا کم خوردن بیش از حد، عدم تحرک یا انجام ورزش های سنگین در زمان طولانی، مشکلات مربوط به خواب، استفاده از دارو بدون تجویز پزشک و … باعث بروز این مشکل خواهند شد.
آیا آمنوره قابل درمان است؟
امروز با پیشرفت علم و تکنولوژی به خصوص در زمینه تولید مثل کمتر کسی است که بارداری را تجربه نکند. از درمان های دارویی گرفته تا تخمک اهدایی گزینه های بسیار متفاوتی وجود دارد.
آیا روش و درمان خانگی برای آمنوره وجود دارد؟
درمان خانگی برای آمنوره
راهکارهای خانگی و قابل دسترسی برای درمان اختلالات قاعدگی وجود دارد. درست است که توصیه اصلی به این اشاره دارد که باید به پزشک مراجعه شود؛ اما گاهی با کمک ویتامین ها و گیاهان دارویی می توان این مشکل را حل کرد. تعدادی از این موارد به شرح زیر هستند:
- ویتامین C
- آناناس
- زنجبیل
- جعفری
- زردچوبه
- کمپرس آب گرم
ویتامین C
ویتامین C با افزایش سطح استروژن و کاهش پروژسترون، می تواند باعث ایجاد انقباض رحم و شروع قاعدگی شود. به غیر از میوه ها و سبزیجاتی که حاوی این ویتامین هستند، می توان از مکمل های دارویی نیز استفاده کرد.
آناناس
آناناس منبع سرشاری از آنزیمی به نام بروملین است که نه تنها بر سطح ترشح هورمون ها تاثیر می گذارد، بلکه التهاب را نیز کم می کند و در نتیجه به رفع تاخیر در قاعدگی کمک خواهد کرد.
زنجبیل
براساس نظریات طب سنتی، زنجبیل اثر زیادی روی انقباضات رحمی دارد و یکی از راه های سریع برای پریود شدن، مصرف زنجبیل است. البته ممکن است طعم زنجبیل به دلیل تندی آن برای همه خوشایند نباشد. پس بهتر است از دمنوش آن همراه با عسل استفاده شود.
جعفری
نوشیدن دمنوش جعفری برای آغاز شدن چرخه قاعدگی توصیه شده است. البته استفاده از این دمنوش برای افرادی که مشکلات کلیوی دارند یا شیرده هستند، توصیه نمی شود.
زردچوبه
یکی از پرکاربردترین ادویه هایی که ایرانیان استفاده می کنند، زردچوبه است. در منابع طب سنتی برای تنظیم قاعدگی، مصرف زردچوبه بسیار توصیه شده است. کمی زردچوبه در یک لیوان شیر منجر به آغاز پریود خواهد شد.
کمپرس آب گرم یا حمام
اصولا آب باعث کم شدن استرس و اضطراب خواهد شد. آب گرم همچنین فشار خون را بالا می برد که این خود، کمک کننده شروع قاعدگی خواهد بود.
عدم قاعدگی در زنان باعث به وجود آمدن چه مشکلاتی خواهد شد؟
مشکلات عدم قاعدگی یا آمنوره در زنان
عدم قاعدگی در زنان می تواند بسیار خطرناک باشد و سبب بروز برخی مشکلات شود. از جمله این مشکلات عبارت هستند از:
- ناباروری
- پوکی استخوان
ناباروری
زنانی که قاعدگی منظم و مناسبی ندارند، غالبا تخمک گذاری نمی کنند. تخمک گذاری به آزاد شدن تخمک از تخمدان می گویند. زمانی که تخمک گذاری نامنظم بوده یا اصلا وجود نداشته باشد، با ناباروری روبرو خواهیم شد.
پوکی استخوان
بیشترین افرادی که در معرض پوکی استخوان قرار می گیرند، زنانی هستند که یائسگی را تجربه می کنند؛ زیرا سطح استروژن به میزان چشمگیری کاهش پیدا می کند. شاید به ظاهر بدون ربط به نظر برسد، اما در زمان آمنوره، بدن با کاهش سطح هورمون های جنسی مواجه می شود که نتیجه آن ضعیف شدن استخوان ها است.
آیا با سایت دکتر با من آشنا هستید؟
سایت اینترنتی دکتر با من با در دسترس قرار دادن بهترین دکتر متخصص زنان در تهران و سایر شهرستان ها، توانسته است نیاز مردم در هر کجا و در هر ساعتی از شبانه روز را تامین کند. فقط کافی است در این سایت عضو شوید تا به ده ها دکتر متخصص زنان زایمان مشهور در تهران و دیگر شهرها در زمینه های مختلف دسترسی داشته باشید.
یکی از ویژگی های قابل توجه سایت دکتر متخصص زنان، ارائه مشاوره آنلاین پزشکی است. بدین صورت که اگر بنا بر هر دلیلی امکان مراجعه حضوری نزد پزشک را ندارید، می توانید وارد سایت شوید و از بخش پزشکان و تخصص مورد نیازتان، بهترین دکتر متخصص زنان زایمان را پیدا کرده و به آنان پیام دهید یا تماس تلفنی برقرار کنید. همچنین در صورت نیاز پزشک به دیدن آزمایشات قبلی، می توانید به راحتی مدارک پزشکی را ارسال کنید.
یکی دیگر از مزیت های سایت دکتر با من، معرفی بیمارستان ها و کلینیک های اطراف محل سکونت شما است. طراحان سایت دکتر با من به راستی به دنبال راحتی شما هستند!
سخن آخر
به تاخیر افتادن قاعدگی می تواند بسیار نگران کننده باشد. در واقع رحم انسان به گونه ای تکامل یافته که چرخه قاعدگی براساس اصول و برنامه خاصی کار خود را انجام می دهد و هر گونه اشکال و ایراد می تواند نشان دهنده مشکل پزشکی باشد. همانطور که ذکر شد، آمنوره یک بیماری نیست؛ اما می تواند نشان دهنده وجود اختلالاتی در بدن انسان باشد.
به طور معمول در فاصله 21 تا 35 روز بعد از اولین روز قاعدگی، دوره بعدی شروع می شود. البته این عدد می تواند از فردی به فرد دیگر کمی متفاوت باشد.
اگر فرد استرس و اضطراب را تجربه نکند، حامله یا یائسه نباشد، نیاز است که به دکتر متخصص زنان مراجعه کند تا مورد چکاپ و ارزیابی قرار بگیرد. باید این موضوع را به خاطر سپرد که آمنوره به معنای ناباروری نیست؛ اما موقعیتی است که شاید نشانه ای از یک مشکل جدی در بدن انسان باشد. مشورت با پزشک متخصص را فراموش نکنید.
بیماری آرنج تنیس بازان یا تنیس البو چیست و راه پیشگیری از آن
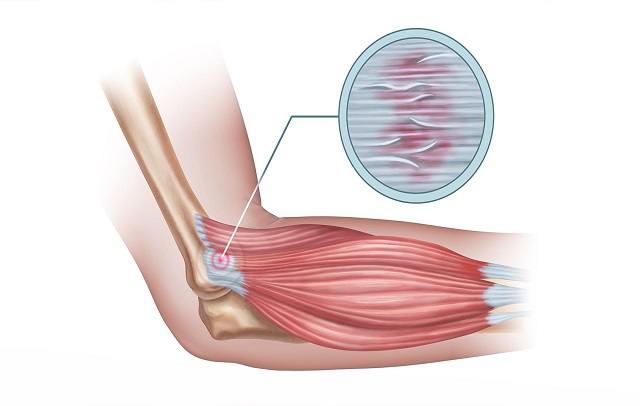
آرنج ها یکی از اعضای اندام فوقانی انسان است که عملکردی مشابه زانو دارد و دارای مفصل است که در این مفصل سه استخوان به یکدیگر متصل شده اند. یکی از التهاباتی که در این قسمت از بدن ممکن است ایجاد شود، آرنج تنیس بازان نام دارد.
اگر تمایل دارید که از علل ایجاد، تاریخچه و علائم آن اطلاعات بیشتری داشته باشید با ما همراه باشید. امید که این مطالب برای شما مفید و مؤثر واقع شوند.
آرنج تنیس بازان چیست؟
آرنج تنیس بازان چیست؟
این بیماری به این دلیل به این نام شهرت دارد که یکی از علل ایجاد آن ورزش هایی نظیر تنیس است، در ادامه قابل ذکر است که هرگونه استفاده نادرست از آرنج ها می توان علت این بیماری باشد که در بسیاری از مشاغل نیز قابل مشاهده است.
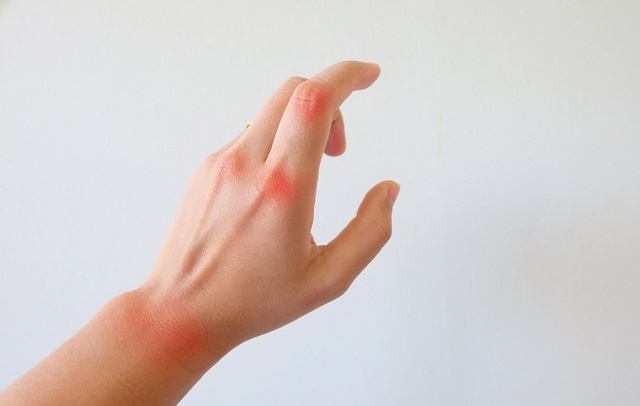
در پی بروز این بیماری، فرد متوجه درد در قسمت آرنج خود خواهد شد و به سختی میتواند بازوی خود را به طور کامل باز کند. این آسیب در آقایان و بانوان به یک نسبت شایع است و افرادی که در رنج سنی 35 تا 45 قرار دارند، بیشتر در معرض ابتلا به آسیب ذکر شده هستند.
تاریخچه این بیماری
یک جراح بریتانیایی در سال 1961 طی انتشار مقاله ای بیان داشت که آسیب آرنج تنیس بازان در سال 1873 کشف شده است، اما اسنادی را برای ارائه در دسترس نداشت. آقای هنری موریس در سال 1882 با بیان این نکته که این آسیب در پی استفاده از کرال پشت باعث رگ به رگ شدن عضلات می شود، گام مهمی را در این زمینه برداشته است. اما در پایان این بخش باید ذکر شود که مرجع و تاریخچه دقیقی در رابطه با زمان شناخت آن در دسترس نیست.
علل ایجاد
علل ایجاد بیماری آرنج تنیس بازان
در آسیب آرنج تنیس بازان همانند سایر آسیب ها و ببماری ها عوامل بسیاری می تواند دخیل باشد که تعدادی از آنها به اختصار شرح داده شده اند:
- استفاده بیش از حد از ماهیچه های متصل به آرنج در فعالیت های خاص
- استفاده از تجهیزات نامناسب در ورزش یا حتی در هنگام کار
- ضربه زدن به آرنج
- استفاده زیاد و نادرست از ابزار کار
- فعالیت های مداوم مانند نواختن ویالون، تایپ کردن یا خیاطی
- انجام ورزش هایی نظیر تنیس، بدمینتون، پرتاب نیزه یا پرتاب دیسک
علائم این بیماری چیست؟
در صورت بروز آسیب آرنج تنیس بازان یک یا چند مورد از علائم زیر در فرد قابل مشاهده خواهد بود:
- شایع ترین آنها درد در ناحیه آرنج که به مرور این درد افزایش می یابد.
- درد در ناحیه خارجی آرنج که در ساعد و مچ دست نیز احساس خواهد شد.
- درد هنگام جا به جا کردن یا بلند کردن اجسام و فشردن اشیاء
- سوزش و حساسیت در ناحیه آرنج
خطرات بیماری
در صورت ادامه یافتن درد ناشی از آسیب آرنج تنیس بازان پس از 5 روز باید حتما به دکتر متخصص طب فیزیکی و توانبخشی مراجعه شود تا پزشک پس از معاینه فیزیکی و تست های تصویربرداری آسیب عضله را ارزیابی کند و درمانی را ارائه دهد.
اما اگر در زمان مناسب مراجعه نشود، ممکن است فرد مبتلا به آسیب ذکر شده نیاز به جراحی پیدا کند.
راه های پیشگیری از ابتلا
موارد زیر کارهایی را بیان می دارد که جهت جلوگیری از ابتلا به این آسیب می بایست انجام داد:
- قوی نگه داشتن بازوها و حفظ انعطاف آنها
- خودداری از انجام حرکات بسیار سنگین به صورت مکرر
- گرم کردن بدن پیش از انجام حرکات ورزشی
- اطمینان داشتن از مناسب بودن تجهیزات ورزشی و وسایل کار
راه های درمان خانگی برای بیماری آرنج تنیس بازان
درمان خانگی بیماری آرنج تنیس بازان
در ادامه مواردی در رابطه با درمان های خانگی را بررسی خواهیم کرد و قابل ذکر است که این درمان ها نهایتا تا یک هفته پس از بروز آسیب قابل استفاده هستند، در صورت داشتن درد پس از مدت زمان ذکر شده فرد می بایست به فیزیوتراپ مراجعه کند.
- استراحت دادن به بازوی آسیب دیده و متوقف کردن فعالیت
- استفاده از کمپرس سرد روی آرنج به منظور کاهش درد
- مصرف مسکن هایی از قبیل ایبوپروفن جهت کاهش درد
- ماساژ دادن ناحیه آسیب دیده
- استفاده از کرم ها یا ژل های موضعی
در نهایت می توان بیان کرد که مهم ترین عملی که در رابطه با درمان آسیب بیان شده باید انجام داد، استراحت دادن به بازوی آسیب دیده و متوقف کردن فعالیت هایی که منجر به آسیب بیشتر میشوند، است.
راه های درمان در صورت مراجعه به پزشک
راه های درمان بیماری آرنج تنیس بازان
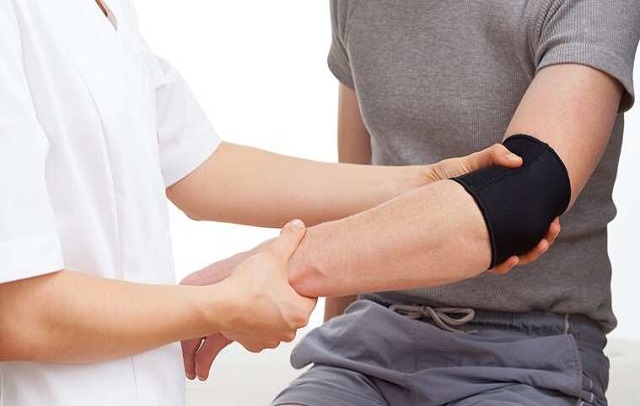
- فیزیوتراپی: فیزیوتراپیست از تمارینی جهت درمان کمک میگیرد، از جمله این تمارین تکنیک های درمان جهت کاهش درد، تکنیک تحریک عضلانی یا ماساژ را میتوان نام برد. گاها فیزیوتراپ ها از بسته های یخ استفاده می کنند که این بسته ها نیز به کاهش التهاب و تسکین درد کمک خواهند کرد.
- تزریق استروئید: این دارو حاوی هورمون کورتیزول است که در بی حس کردن و کاهش درد مورد استفاده قرار می گیرد.
- درمان به وسیله امواج شوک: در این نوع درمان امواج شوک از طریق پوست به محل درد وارد شده و باعث تسکین درد خواهند شد که ممکن است با قرمزی پوست نیز همراه باشد.
- تزریقPRP : PRP یا پلاسمای غنی از پلاکت نامیده می شود که توسط جراح انجام شده و جهت ترمیم بافتی که مورد آسیب قرار گرفته، قابل استفاده است.
- جراحی: در مواردی که درد شدید است، پزشک انجام جراحی را صلاح می داند که در این درمان تاندون یا به اصطلاح بافت آسیب دیده برداشته خواهد شد.
تمامی موارد بالا از جمله درمان هایی است که توسط پزشک انجام خواهد شد که ممکن است بین 6 ماه تا 2 سال زمان نیاز داشته باشد.
اگر به دنبال یافتن بهترین درمان در رابطه با آسیب آرنج تنیس بازان هستید، میتوانید به سایت دکتر با من مراجعه فرمایید و با بهترین فیزیوتراپ و پزشکان حاذق این مجموعه آشنا شوید.
دکتر با من از نمونه های بی بدیل سایت های پزشکی مورد اعتماد است که خدمات درمانی فراوانی از قبیل خدمات آنلاین، مشاوره و فروش محصولات درمانی را انجام میدهد.
نکته حائز اهمیت در رابطه با سایت دکتر با من این است که شما به صورت 24 ساعته می توانید از این سایت استفاده کنید.
کلام آخر
آرنج تنیس بازان یکی از انواع آسیب هایی است که ممکن است کمتر نام آن را شنیده باشید، زیرا از بین 100 نفر حدود 5 نفر به این آسیب دچار می شوند، اما شما می توانید به کمک اطلاعاتی که در مقاله فوق گردآوری شده است، در پیشگیری از بروز این آسیب به کمک دکتر متخصص طب فیزیکی مشهور در تهران یا دیگر شهرها گام های مهمی را بردارید. امیدواریم که مطالب ذکر شده مورد توجه شما قرار گرفته باشد و برای شما مفید واقع شود.
اما از یاد نبرید که معاینات پزشکی به کمک سایت دکتر متخصص توانبخشی و طب فیزیکی در دکتر با من سهم عمده ای در تشخیص و درمان به هنگام بیماری ها بر عهده دارد.
بیماری آندومتریوز چیست ؟ علل و راه درمان آن
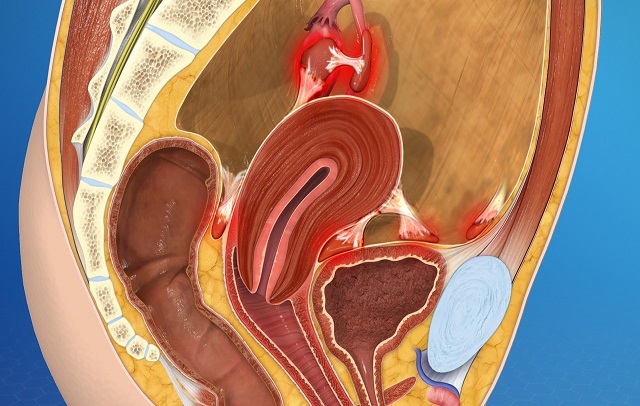
یکی از شایع ترین بیماری های زنان، آندومتریوز است. این بیماری اغلب در 5 تا 10 درصد از رده سنی باروری خانم ها (سنین باروری خانم ها) قابل مشاهده است. این مشکل هنگامی رخ می دهد که بافت آندومتر (لایه درونی رحم) در مکان هایی نامناسب مانند روی تخمدان ها، پشت رحم و حفره لگن رشدی نا به جا داشته باشد.
در سیکل های طبیعی قاعدگی با ریزش لایه داخلی رحم یا اندومتر، دفع آن از بدن صورت می گیرد. برای کسب اطلاعات بیشتر در این زمینه با این مقاله همراه شوید و آن را تا انتها مطالعه کنید.
تاریخچه این بیماری
تاریخچه بیماری آندومتریوز
توصیف این بیماری برای اولین بار مربوط به سال 1860 و فردی به نام روکیتانسکی است. نامگذاری آن در سال 1925 و توسط سامپسون انجام شد. برآوردها نشان می دهد که این بیماری می تواند تاثیر خود را به طور کلی روی 7 تا 10 درصد از خانم ها و همچنین 38 درصد از خانم های نابارور بگذارد.
تعریف بیماری آندومتریوز
شناخت بیماری آندومتریوز
در خانم هایی که مستعد تشکیل این عارضه (Endometriosis) هستند، با جایگزینی این بافت طبیعی در مکان های غیر معمول، چسبندگی به وجود می آید و نواحی آندومتریوزی تولید می شود. هنگامی که سلول های اندومتر در تخمدان به صورت بیش از حد رشد کنند، کیست های آندومتریوزی به وجود می آید.
با جمع شدن ماده ای قهوه ای رنگ درون کیست، سلول های اولیه تخمدان دچار آسیب دیدگی می شوند که در نهایت منجر به چسبندگی و صدمه به لوله های رحمی خواهد شد. در نهایت چسبندگی اطراف تخمدان ها و آسیب دیدگی لوله های فالوپ موجب بروز ناباروری می شود.
طی سالیان اخیر راجع به این بیماری تحقیقات و مطالعات بسیار زیادی اجرا شده است. در گذشته عمده ترین تئوری های ایجاد این عارضه را می توان مواردی مانند انتقال سلول های اندومتری از دوران رحم طی مدت زمان خونریزی های قاعدگی به درون لگن در نظر گرفت. اما در حال حاضر مهم ترین دلایل بروز این عارضه را به نقش اختلالات سیستم ایمنی و واکنش های التهابی نامتعارف بدن ارتباط داده اند.
در نمونه هایی که از نواحی اندومتریوزی تهیه شده است، افزایش سلول های التهابی خاص قابل مشاهده بوده است. در نتیجه اخیرا این عارضه را در دسته بیماری های التهابی و اتوایمیون قرار داده اند. تحقیقات اخیر پیرامون این موضوع بوده است که داروهایی را بیابند که واکنش های ایمنی را به منظور درمان این عارضه کنترل کنند.
علائم این بیماری چیست؟
علائم بیماری آندومتریوز
این عارضه با علائمی خود را نشان می دهد که عبارتند از:
- دردهای شدید در حین قاعدگی
- دردهای مزمن لگن
- درد در حین نزدیکی
- علائم ادراری مانند تکرر ادرار و خونریزی
- علائم گوارشی مانند اسهال و یبوست
ممکن است در اغلب موارد این بیماری فاقد هر نشانه ای باشد و این امر در حین بررسی دلایل ناباروری تشخیص داده شود. با این که واژه آندومتریوز و ناباروری با یکدیگر قابل مشاهده هستند، اما احتمال بروز این عارضه در زنان بارور نیز وجود دارد.
بافت نابجای رحم و تخمدان موجب می شود که کیست هایی پر از خون و عفونت شکل بگیرد که به آن کیست شکلات نیز می گویند. در صورت پاره شدن و ورود محتویات آن به درون شکم، فرد بیمار با مشکلات جدی مواجه خواهد شد.
روش تشخیص بیماری آندومتریوز
روش های تشخیص این بیماری را در ادامه توضیح داده ایم.
معاینه لگن
در حین معاینه لگن، پزشک و بهترین دکتر متخصص زنان زایمان به لمس ارگان های درون لگن از لحاظ ساختارهای غیرطبیعی با دست می پردازد که کیست های دستگاه تناسلی یا اسکارهای پشت رحم در دسته ساختارهای غیرطبیعی قرار می گیرند. اغلب لمس نواحی کوچک که دارای آندومتریوز هستند، امکان پذیر نیست؛ مگر این که زمینه ساز بروز کیست شده باشند.
معاینه واژینال
در نوع شدید این بیماری، بیمار در حین حرکت رحم در معاینه واژینال با دردهای شدید لگن مواجه می شود. پزشک و دکتر متخصص زنان مشهور در تهران در حین معاینه متوجه برجستگی هایی مشابه با ندول در بخش های پشتی رحم می شود که دردناک هستند.
سونوگرافی واژینال
علائم این بیماری در سونوگرافی واژینال به صورت مواردی مانند چسبیدن تخمدان ها به یکدیگر، به عقب برگشتن رحم، ضخیم شدن بافت میان رحم و روده ها و کیست های شکلاتی را در بر می گیرد. در صورت مشاهده کیست های شکلاتی، بیش از نود درصد ارزش دارد که برای تشخیص این مشکل، سونوگرافی واژینال انجام شود.
ام ار آی
این مورد نیز یکی از روش های تشخیص این بیماری است که درگیری احشای مجاور مانند روده ها نیز در آن ممکن است.
لاپاراسکوپی
لاپاراسکوپی به عنوان یک روش مستقیم جراحی ارگان های شکمی و لگنی در نظر گرفته شده و از طریق ایجاد برشی کوچک در دور ناف و وارد شدن دوربین آندوسکوپی انجام می شود. بدیهی است که می توان لاپاراسکوپی را بهترین روش تشخیص این بیماری معرفی کرد. زیرا با استفاده از این روش، تشخیص دادن موارد خفیف و فاقد علامت این عارضه نیز امکان پذیر خواهد بود.
در نتیجه برای تشخیص زود هنگام باید بدون فوت وقت به متخصصی حرفه ای مراجعه کنید. در حالی که شاید پیدا کردن این متخصص از شما زمان بگیرد.
اما می توانید با استفاده از سایت دکتر با من از قابلیت ارائه خدمات پزشکی مورد نیاز مراجعه کنندگان مانند مشاوره پزشکی برخوردار شوید. در حقیقت این مجموعه به برقراری هر چه بهتر ارتباط میان پزشکان و مراجعه کنندگان کمک می کند؛ به این صورت که مواردی مانند مشخصات و نحوه دسترسی به هر پزشک را تعیین می کند.
موارد افزایش دهنده احتمال ابتلا به آندومتریوز
- یائسگی زودرس
- آغاز زودرس سیکل های قاعدگی
- خونریزی های شدید قاعدگی
- سیکل های قاعدگی طولانی
- ناهنجاری های رحمی
- سابقه وجود همین بیماری در خویشاوندان و بستگان نزدیک
روش درمان
درمان آندومتریوز
- درمان های جراحی
- درمان های دارویی
1. درمان جراحی
لاپاراسکوپی را می توان به عنوان بهترین روش جراحی برای درمان این مشکل مطرح کرد. این روش در استفاده از دوربین و لنزهای قوی بزرگ نمایی ایجاد می کند و به همین دلیل نقاط اندومتریوز را به خوبی نمایان می کند. برخی نواحی که احتمال ابتلا به بیماری در آنها بالا است باید به خوبی بررسی شوند که تخمدان ها و روده ها جز این نواحی هستند. همه نقاط درگیر به وسیله انرژی کوتری یا لیزر منهدم یا حتی خارج می شوند.
برای برداشتن آندومتریوزی در صورت درگیری روده ها و چسبندگی بافت باید اقدام مناسبی انجام داد؛ زیرا انرژی حرارتی روی روده ها تاثیر نامطلوبی می گذارد. عمقی بودن این مشکل منجر به تشکیل شدن بافتی ضخیم و ندولار میان رحم و روده ها می شود که جداسازی این بافت به کمک وسیله هایی خاص انجام می شود و موجب کنترل خونریزی عروقی خواهد شد.
بافت اندومتری می تواند درد لگنی فراوانی در افراد به وجود آورد و به همین علت در صورت برداشته نشدن این بافت حین انجام لاپاراسکوپی، درد بیمار در حین نزدیکی و همچنین دردهای مزمن لگنی باقی خواهند ماند.
چسبندگی بافت آندومتریوز عمقی به سیستم حالب و روده ها باعث می شود که این اعضای حیاتی در هنگام جدا کردن این بافت دچار آسیب دیدگی شوند. دریافت کمک از یک جراح اورولوژی یا کولون در حین عمل می تواند کمک کننده باشد و به جراح زنان کمک کند. گاهی اوقات نیز خارج شدن بخشی از روده ها لازم است تا فرد از بیماری خلاصی پیدا کند و دوخته شدن بخش های باقی مانده به یکدیگر امکان پذیر باشد.
نکاتی در مورد جراحی لاپاراسکوپی
در بیمارانی که به ناباروری مبتلا هستند، انجام جراحی لاپاراسکوپی باید دقیق انجام شود. در صورتی که لوله های رحم و هیدروسالپنکس لازم به شدت گرفتار شده باشند، منجر به قطع شدن اتصال لوله ها از رحم خواهند شد. بیشترین استرس جراح در حین جراحی این است که در هنگام جدا کردن جدار کیست های آندومتریوزی، آسیبی به تخمدان ها وارد نشود.
کیست ها در عمق تخمدان در حین ایجاد کیست های شکلاتی درون تخمدان شکل می گیرند و احتمال آسیب دیدگی عمقی تخمدان ها هنگام جدا کردن جداره کیست بالاتر خواهد رفت. از طرفی دیگر دیواره کیست دارای ضخامتی بیش از حد است و احتمال دارد که سلول های زایای تخمدان کنده شوند و از بین بروند. می توان گفت که جراحی های مکرر موجب می شوند که بافت تخمدان از بین برود و موضوع یائسگی زودرس نیز مطرح می شود.
در راستای این موضوع دکتر با من توانسته است مجموعه ای از بهترین متخصصان و پزشکان را به متقاضیان معرفی کند. در این صورت افراد می توانند از موقعیت مکانی، نوع تخصص، نحوه دسترسی، شماره تلفن تماس و موارد دیگر مرتبط با هر پزشک آگاه شوند و متخصصی متناسب با نوع نیاز خود انتخاب کنند.
علت جراحی نکردن کیست های کوچک توسط متخصصان نازایی
ترجیح متخصصان نازایی این است که جراحی کیست های کوچک را در این حیطه انجام ندهند و در صورت نیاز به جراحی پیش از عمل، قرارگیری بیمار در سیکل ای وی اف و فریز کردن تخمک ها انجام می شود. بعد از این که از ذخیره شدن تخمک بیمار اطمینان حاصل شد، وی تحت جراحی قرار خواهد گرفت.
در خانم هایی که دیگر مایل به فرزندآوری نیستند، بهتر است جدا شدن رحم و تخمدان ها حین جراحی به طور کامل انجام شود. در این صورت، بارداری در چنین افرادی دیگر رخ نخواهد داد و مصرف هورمون های مناسب لازم خواهد بود تا علائم ناشی از یائسگی کنترل شود. یائسگی بر این مشکل تاثیری مثبت و بهبود دهنده دارد؛ در نتیجه به خانم هایی که به سن یائسگی نزدیک هستند، پیشنهاد نمی شود که جراحی کنند.
در صورتی که جراحی به طور کامل انجام شود و رحم و تخمدان ها خارج شوند، احتمال عود کردن این مشکل کمتر می شود. بهتر است هورمون های استروژن که اثر آنها روی این عارضه تحریکی است، مصرف نشوند تا علائم یائسگی کنترل شوند.
2. درمان دارویی
این بیماری را می توان یک بیماری عود کننده در نظر گرفت؛ به همین علت درمان های جراحی به تنهایی نمی توانند برای کنترل بیماری کافی باشند و استفاده از درمان های دارویی ضرورت دارد تا از برگشت بیماری جلوگیری شود. در موارد خفیف بودن این مشکل یا کیست های کوچک تخمدان، کمک گرفتن از درمان های دارویی توصیه می شود.
انواع داروها
انواع داروهای ضد آندومتریوز موارد زیر را در بر می گیرد:
- داروهای مهار کننده سیستم هیپوتالاموس هیپوفیز و تخمدان مثل دکاپپتیل، دیفرلین و داروی میکرورلین
- داروهای شبه پروژسترونی مانند دینوژست، روژست و مدروکسی پروژسترون
- داروهای تعدیل کننده سیستم ایمنی در بدن
- داروهای مهار کننده ترشح هورمون های تخمدان مانند قرص های جلوگیری از بارداری
در صورتی که روش درمان دارویی انتخاب شود، بیمار باید به صورت دقیق تحت کنترل قرار گیرد. ممکن است امتحان شود که داروهای مختلف روی بیمار چه واکنشی به دنبال دارد تا طی مدت زمانی مناسب، انتخاب بهترین دارو انجام شود.
یکی از درمان های مفید و بلند مدت ضد آندومتریوز این است که از ای یو دی میرنا استفاده شود. در بیمارانی که با دردهای شدید لگنی مواجه می شوند، درد حین نزدیکی که کاندید درمان ناباروری نیستند، ای یو دی میرنا میزان زیادی از هورمون پروژسترون را تولید می کند و می تواند ناراحتی این بیماران را کنترل کند.
در نهایت در خانم هایی که دردهای لگنی شدید رخ می دهد، بلوک اعصاب لگن می تواند تاثیر قابل توجهی در کنترل درد داشته باشد و دیگر نیازی نباشد که بیمار جراحی انجام دهد.
توصیه های پزشک
- در صورت رنج بردن از دردهای شدید لگنی و درد حین نزدیکی، مراجعه به پزشک لازم است تا بررسی های لازم انجام شود.
- سونوگرافی واژینال را می توان بهترین شیوه تشخیص آندومتریوز در بین انواع روش های کم تهاجمی در نظر گرفت.
- همواره باید به این نکته توجه کرد که این عارضه به عنوان یک بیماری عود کننده در نظر گرفته می شود؛ در نتیجه اجرای جراحی، فرد را از مصرف داروها بی نیاز نمی کند.
- در صورت عدم تمایل به فرزندآوری، خارج شدن رحم و تخمدان ها به طور کامل را می توان بهترین روش درمان معرفی کرد.
- اگر ذخیره تخمک فرد پایین است، ممکن است جراحی یائسگی را به وجود آورد.
- بهتر است ذخیره تخمک قبل از جراحی اجرا شود که این موضوع باید با صلاحدید پزشک باشد.
کدام خانم ها بیشتر در معرض مبتلا شدن به آندومتریوز قرار دارند؟
- خانم هایی که بارداری منجر به زایمان نداشته اند.
- بلوغ زود هنگام
- سیکل های پریود کوتاه (اغلب زودتر از 27 روز پریود شدن)
- یائسگی دیر هنگام
- قرارگیری در معرض استروژن زیاد
- مبتلا شدن یکی از بستگان نزدیک مثل خاله، مادر و خواهر
- توده بدنی کم
- اختلالات آناتومیک در رحم که خروج خون پریود را مشکل می کند.
- مصرف الکل و مواد مخدر
عوامل بالا به این معنا نیست که هر فردی با ویژگی های بالا حتما به این بیماری مبتلا می شود؛ بلکه به این معنا است که این موارد، افراد را مستعد مبتلا شدن به این بیماری خواهد کرد.
خطرات آندومتریوز
اختلال در باروری را می توان اصلی ترین عارضه و خطر این بیماری در نظر گرفت. حدود یک سوم تا نیمی از خانم هایی که با این مشکل مواجه می شوند، به دشواری باردار خواهند شد.
آزاد شدن سلول تخمک از تخمدان و حرکت آن به سمت رحم از طریق لوله فالوپ برای حاملگی لازم است تا بارور شدن آن در مسیر توسط یک اسپرم انجام شود و متصل شدن آن به دیواره رحم رخ دهد. این بیماری از راه های مختلفی می تواند مانع از بارداری شود که عبارتند از: انسداد مسیر حرکت تخمک و راه های غیر مستقیم مانند از بین بردن تخمک و اسپرم.
با این حال، تعداد بسیار زیادی از افراد مبتلا به این بیماری توانایی باردار شدن و به وجود آوردن فرزندی سالم را دارند؛ در نتیجه توصیه پزشکان این است که از به تعویق انداختن بارداری جلوگیری کنند. زیرا ممکن است بیماری با گذشت زمان وضعیت بدتری پیدا کند.
در حدود هفتاد درصد از خانم های مبتلا به آندومتریوز متوسط یا خفیف، مشکلی برای بارداری نخواهند داشت.
این عارضه می تواند تاثیری قابل توجه بر ساختار و آناتومی لگن داشته باشد و مواردی مانند ایجاد کیست در تخمدان، چسبندگی میان رحم و تخمدان و اعضای دیگر را به دنبال داشته باشد. این چسبندگی ها می توانند تاثیر قابل توجهی بر ساختمان و عملکرد طبیعی رحم و تخمدان داشته باشند.
همچنین آندومتریوز می تواند مواد التهابی ترشح کند و از این طریق بر تخمک، اعضای لگنی و لانه گزینی جنین اثر منفی داشته باشد.
کلام آخر
آندومتریوز را می توان یک بیماری مزمن در نظر گرفت که درمانی ندارد و در حال حاضر دلیلی برای آن مطرح نشده است. اما منظور این نیست که چنین اختلالی باید تاثیر منفی بر زندگی روزمره داشته باشد. درمان هایی که در کنترل مشکلات درد و باروری اثرگذار هستند، شامل داروها، جراحی و هورمون درمانی می شوند.
علائم این عارضه اغلب بعد از یائسگی بهبود پیدا می کند. برای کنترل این بیماری باید به سایت دکتر متخصص زنان مراجعه کرد و پس از آن به صورت حضوری با این متخصصان به مشورت پرداخت. این کار نیز توسط سایت دکتر با من به آسانی و با سرعت بالاتری رخ خواهد داد.
بیماری آلبینیسم یا زالی چیست ؟ علل و علائم آن
آیا تا به حال کلمه آلبینیسم یا زالی به گوشتان خورده است؟ در دنیا بیماری های مختلفی وجود دارد که موجب تغییر در ظاهر افراد مبتلا می شوند که این بیماری یکی از آنها است. ابتلا به این بیماری وراثتی باعث تغییر رنگ مو، پوست و چشم افراد می شود.
سایت دکتر با من تمام تلاشش را کرده است که بروزترین اطلاعات را برای شما در مورد این بیماری جمع آوری کند. برای کسب اطلاعاتی در مورد چگونگی ایجاد، علائم این بیماری و همچنین شیوه درمان و روش مقابله با آن، در ادامه با ما همراه باشید.
آلبینیسم یا زالی چیست؟
Albinism یا همان بیماری زالی ناشی از اختلالات ژنتیکی است که باعث ایجاد تغییر رنگ در پوست، مو و چشم افراد می شود. تمامی رنگ های موجود در بدن انسان اعم از رنگ پوست، چشم، مو و … به علت وجود 6 ژن اصلی در بدن است، حال اگر این ژن ها دچار آسیب شوند، باعث کم رنگی و تغیر رنگ مو، چشم و حتی پوست افراد می شود. نام این اختلال آلبینیسم یا زالی است.
این بیماری چگونه به وجود می آید؟
رنگدانه هایی به نام ملانین عامل ایجاد رنگ در پوست، چشم و مو انسان است. این بیماری در اثر تولید معیوب ملانین از تیروزین و از واکنشهای متابولیکی به وجود می آید. اغلب افراد مبتلا به این بیماری مقدار ملانین کمی دارند و برخی از آنها بدون این رنگدانه هستند.
وجود ملانین باعث محافظت از پوست در برابر نور خورشید می شود و از آسیب دیدگی پوست جلوگیری می کند. قرار گرفتن در معرض نور خورشید باعث افزایش ملانین می شود که نتیجه این افزایش رنگ دانه برنزه شدن پوست است. افراد مبتلا به این بیماری به دلیل عدم وجود ملانین در پوست، پوست حساسی نسبت به نور خورشید دارند و گاهی نیز دچار آفتاب سوختگی می شوند.
تاریخچه بیماری زالی
این بیماری اولین بار توسط پزشک بریتانیایی به نام سر آرچیبالد ادوارد گارود در سال 1908 کشف و معرفی شد. در ابتدا اعتقاد بر این بود که این بیماری ناشی از کمبود ملانوسیت است، اما در اواخر سال 1950 علت به وجود آمدن بیماری عدم فعالیت آنزیم تیروزین کیناز اعلام شد.
انواع این بیماری را بشناسید
با توجه به اینکه کدام ژن معیوب باعث اختلال در فرد مبتلا شده است، می توان به موارد زیر اشاره کرد.
- آلبینیسم چشمی پوستی (OCA): نوع اول این بیماری به دلیل جهش در یکی از 4 ژن بروز پیدا می کند. افراد مبتلا به OCA بعد از تولد دارای پوست شیری یا سفید، موهای سفید و همچنین چشمان آبی هستند. با توجه به ژن درگیر در فرد، هشت نوع فرعی از OCA وجود دارد.
- آلبینیسم چشمی (OA): در نوع دوم این بیماری، تنها سیستم بینایی فرد مبتلا تحت تاثیر قرار می گیرد و پوست و مو دچار تغییر نمی شوند. برخی از انواع OA از الگوی وراثت مرتبط با x انتقال داده می شوند، این الگو تاثیر متفاوتی در دختران و پسران دارد، مثلا اغلب دخترانی که مبتلا به ژن آلبینیسم یا زالی هستند، ناقل این بیماری اند، در صورتی که اغلب پسران دارنده این ژن، به این بیماری مبتلا می شوند.
- سندروم هرمانسکی پودلاک: این سندروم در پورتوریکو شیوع بیشتری دارد و به عنوان ناهنجاری آلبینیسم یا زالی شناخته می شود، این ناهنجاری حاصل وجود نقص در یکی از هشت ژن است. در افراد مبتلا به این سندروم گاهی علائمی نظیر بیماری های ریوی و روده ای دیده می شود.
- سندرم چدیاک-هیگاشی: این سندروم نوع نادری از این بیماری است که نقص ارثی گلبول های سفید در خون باعث ایجاد آن می شود که نقص در ژن LYST را به همراه دارد. علائم و نشانه های آن اعم از موهای قهوه ای، بور یا نقره ای درخشان، پوست سفید کرمی متمایل به خاکستری است و به علائم دسته اول (OCA) شباهت دارد.
با علائم بیماری زالی آشنا شوید
علائم بیماری زالی یا آلبینیسم
هر بیماری علائم مخصوص به خود را دارد که آشنایی با آنها به فرد مبتلا کمک می کند راحت تر نوع بیماری خود را تشخیص دهد و برای درمان خود اقدام کند. ما در این قسمت برای شما علائم این بیماری را شرح داده ایم تا شما راحت تر بتوانید افراد مبتلا به این بیماری را تشخیص دهید.
رنگ پوست افراد مبتلا
در اغلب افراد مبتلا به این بیماری پوستی سفید، صورتی یا کرم رنگ دیده می شود، اما اگر فرد به OA مبتلا شده باشد، آنگاه رنگ پوست فرد مبتلا ممکن از قهوه ای کم رنگ یا حتی هم رنگ با پوست بستگانش باشد.
در برخی از افراد مبتلا شروع یا تسریع تولید رنگ دانه های ملانین در سنین بزرگسالی دیده خواهد شد که گاهی منجر به تیره شدن پوست می شود. پوست این افراد در معرض آفتاب دچار سوختگی می شود و احتمال ابتلای فرد را به سرطان پوست افزایش می دهد.
رنگ چشم افراد
در اغلب افراد مبتلا به این بیماری چشمان خاکستری، قهوه ای یا آبی کم رنگ دیده می شود. رنگ چشم افراد مبتلا به میزان ملانین و نوع آلبینیسمی که فرد به آن مبتلا است، بستگی دارد. گاهی به دلیل عدم وجود ملانین در عنبیه چشم افراد مبتلا رنگ چشم آنها صورتی مایل به قرمز خواهد بود.
رنگ مو
اغلب افراد مبتلا دارای موهایی بلوند، سفید یا روشن هستند، البته باید توجه داشت برخی از آنها موهای قهوه ای یا زنجبیلی رنگ دارند. در قسمت ابروها و مژه نیز این تغییر رنگ مو قابل مشاهده است، افراد مبتلا ابروها و مژه های سفید، زرد یا گاهی هم مایل به قرمز دارند.
با افزایش سن در افراد مبتلا دیده شده است که رنگ موها تیره یا قهوه ای روشن شود.
خطرات و عوارض بیماری زالی چیست؟
عوارض بیماری زالی
هر بیماری عوارضی دارد که بهتر است با آن آشنا شد و با مراجعه به دکتر ژنتیک از عوارض آن پیشگیری کرد یا آنها را کاهش داد. ما در ادامه از عوارض این بیماری به شما خواهیم گفت.
- سرطان پوست
- آفتاب سوختگی های شدید و مکرر
- مشکلات روانی و اجتماعی
- انحراف چشم
- فوتوفبیا
- ضعف در بینایی
- نیستاگموس
- آسیگماتیسم
روش درمان این بیماری چیست؟
این بیماری قابل درمان نیست و تنها می توان با مراجعه به متخصص ژنتیک از علائم و خطرات آن جلوگیری کرد و تا حدی آنها را کاهش داد.
درمان های مخصوص مشکلات چشمی
فرد مبتلا به این بیماری با افزایش سن باید به دکتر متخصص بینایی مراجعه کند که از مشکلات چشمی ناشی از این بیماری مثل دوربینی، نزدیک بینی و آستیگمات و… جلوگیری کند.
درمان مشکلات مربوط به پوست
از آنجایی که افراد مبتلا دارای پوست حساس مخصوصا در برابر نور خورشید هستند، باید مرتب از ضد آفتاب هایی با ضریب محافظت بالا استفاده کنند و در صورت بروز علائم پوستی همچون پیدا شدن خال، ظاهر شدن لکه یا توده جدید فرد مبتلا باید به دکتر متخصص پوست خود مراجعه کند.
درمان خانگی بیماری آلبینیسم یا زالی چیست؟
مصرف برخی از گیاهان دارویی می تواند از علائم این بیماری بکاهد و به رنگ دانه های موجود در مو کمک کند، مثلا مصرف موضعی و روزانه روغن مورینگا، نوشیدن آب هویج زرد، خوردن یک قاشق غذاخوری روغن زیتون به همراه هلیله سیاه خرد شده و ضماد پودر برگ انبه می تواند بسیار کمک کننده باشد.
آزمایش و چگونگی تشخیص بیماری زالی
آزمایش و چگونگی تشخیص بیماری زالی
در ابتدا با مراجعه به پزشک متخصص اختلالات چشم و بینایی آزمایش هایی برای بررسی میزان انحراف چشم و تشخیص نیستاگموس صورت می گیرد. اگر فرزند شما تنها در یکی از چشم هایش دچار نیستاگموس باشد، ممکن است علت آن بیماری دیگری باشد.
گاهی دکتر متخصص چشم و شبکیه با استفاده از وسیله ای خاص به بررسی چشمی شبکیه و علائم رشد غیر طبیعی می پردازد و گاهی هم با استفاده از تست میزان امواج مغزی فرد مراجعه کننده را در اثر تابیده شدن نور یا الگوی معکوس به هر چشم اندازه گیری می کند که وجود یا عدم وجود اعصاب بینایی معیوب را مشخص کند. امروزه از آزمایش الکترو دیاگونیک برای تشخیص این بیماری استفاده می شود.
چگونه می توان از بیماری آلبینیسم یا زالی پیشگیری کرد؟
پیشگیری از این بیماری امر بسیار مهمی است، چرا که غیر قابل درمان به شمار می رود. بنابراین چنانچه فردی در خانواده شما به آلبینیسم مبتلا است، شما نیز باید به مشاور ژنتیک مراجعه کنید که بدانید چند درصد احتمال داشتن فرزندی مبتلا به این بیماری برای شما در آینده وجود خواهد داشت.
طول عمر بیماران مبتلا
بیماری آلبینیسم در طول عمر افراد مبتلا هیچ اثری نخواهد گذاشت و این افراد طول عمر طبیعی خواهند داشت.
تاثیر این بیماری بر سبک زندگی
فرض کنید محمد پسری 10 ساله است که دچار بیماری آلبینیسم یا زالی است و موها و پوست او سفید رنگ هستند و در اثر این بیماری چشم های او به رنگ صورتی مایل به قرمز در آمده اند. او در مدرسه به دلیل این ظاهر متفاوت دوستی ندارد و اغلب هم کلاسی هایش از او دوری می کنند که این موضوع باعث شده است محمد به فردی منزوی تبدیل شود و از داشتن همچین ظاهری متنفر باشد.
یکی از مشکلاتی که این افراد با آن دست و پنجه نرم می کنند، واکنش منفی افراد جامعه نسبت به آنها است، آنها اغلب در دوران کودکی در دوست یابی و در بزرگسالی در ازدواجشان به مشکل بر می خورند و به دلیل اجتناب از تعاملات اجتماعی دچار کمبود عاطفی هستند. به همین دلیل مشاوره گرفتن از روان درمانگر و صحبت کردن با مشاوری خوب می تواند زندگی اجتماعی این افراد را تا حدودی بهبود بخشد.
کلام آخر
ما در این مقاله سعی کردیم برای شما از مهم ترین نکات این بیماری بگوییم و به شما کمک کنیم تا با این بیماری و افراد مبتلا به آن بیشتر آشنا شوید. همانطور که متوجه شدید، آلبینیسم یا بیماری زالی ارثی است و درمانی برای آن وجود ندارد و تنها می توان با مراجعه به دکتر متخصص ژنتیک علائم آن را کاهش داد.
اگر به دنبال بهترین دکتر متخصص ژنتیک در این زمینه هستید و می خواهید با مشاور ژنتیک صحبت کنید و در سریع ترین زمان ممکن روند پیشگیری از علائم و خطرات این بیماری را آغاز کنید، سایت دکتر با من برای شما بهترین گزینه است.
در سایت دکتر با من شما قادر خواهید بود در سریع ترین زمان و در هر ساعت از شبانه روز از بهترین دکتر متخصص ژنتیک در زمینه مد نظرتان مشاوره بگیرید و هر چه زودتر روند درمان بیماری خود را آغاز کنید.